Ciencia y Salud
Lesiones precursoras del cáncer de estómago
“Pero en la ecuación no podemos olvidar el papel que juegan los antecedentes familiares y algunos síndromes de cáncer digestivo hereditario, que pueden afectar al estómago”, completa el experto en endoscopia digestiva del Hospital Universitario 12 de Octubre de Madrid.
“Y todo comienza con la inflamación crónica del revestimiento del estómago o gastritis, normalmente debida a la acción infecciosa de la bacteria Helicobacter Pylori“, señala el también director científico del Instituto Clínico del Aparato digestivo (ICAdig).
Cabe recordar que a nivel mundial los datos de 2020 registraron alrededor de 1.090.000 casos de cáncer de estómago. En España y en 2024, según publica la Sociedad Española de Oncología Médica (SEOM) en su informe anual, se diagnosticarán 6.868 casos.
En el estómago se depositan los alimentos y bebidas que ingerimos, una especie de bolsa que tiene una gran actividad.
La superficie que tapiza el interior del sistema de tubos del aparato digestivo desde la boca hasta el recto se llama mucosa. En el interior del estómago es gruesa y protege, a su vez, la capa submucosa, de músculo, subserosa y serosa.
Esta mucosa estomacal se conforma de múltiples membranas plegadas o invaginaciones que profundizan hasta las glándulas gástricas. Es la capa de mucosa la que impide la autodestrucción celular.
Por una parte, en el estómago se segrega un líquido que contiene enzimas y ácido clorhídrico, producido por las glándulas gástricas localizadas en su pared interna, y por otra, comienza la digestión intensa.
El deterioro del moco protector puede acarrear molestias y daños, como una úlcera de estómago, causante de ardor, también en el duodeno.
Esta combinación de ácido y pepsina logra eliminar los microorganismos que siempre podemos encontrar en todo lo que entra en el estómago, incluidas las bacterias, como la Helicobacter pylori.
Esta bacteria sobrevive en la mitad de la población mundial, a pesar de los jugos gástricos. Su capacidad de adaptación evolutiva la ha convertido en una bacteria casi propia de nuestra mucosa estomacal.
La Helicobacter pylori resiste el ácido y la pepsina, ya sea porque se refugia en el moco, produce sustancias que neutralizan los jugos gástricos o dispone de mecanismos para llegar hasta las células y aferrarse a ellas cual garrapata a un perro.
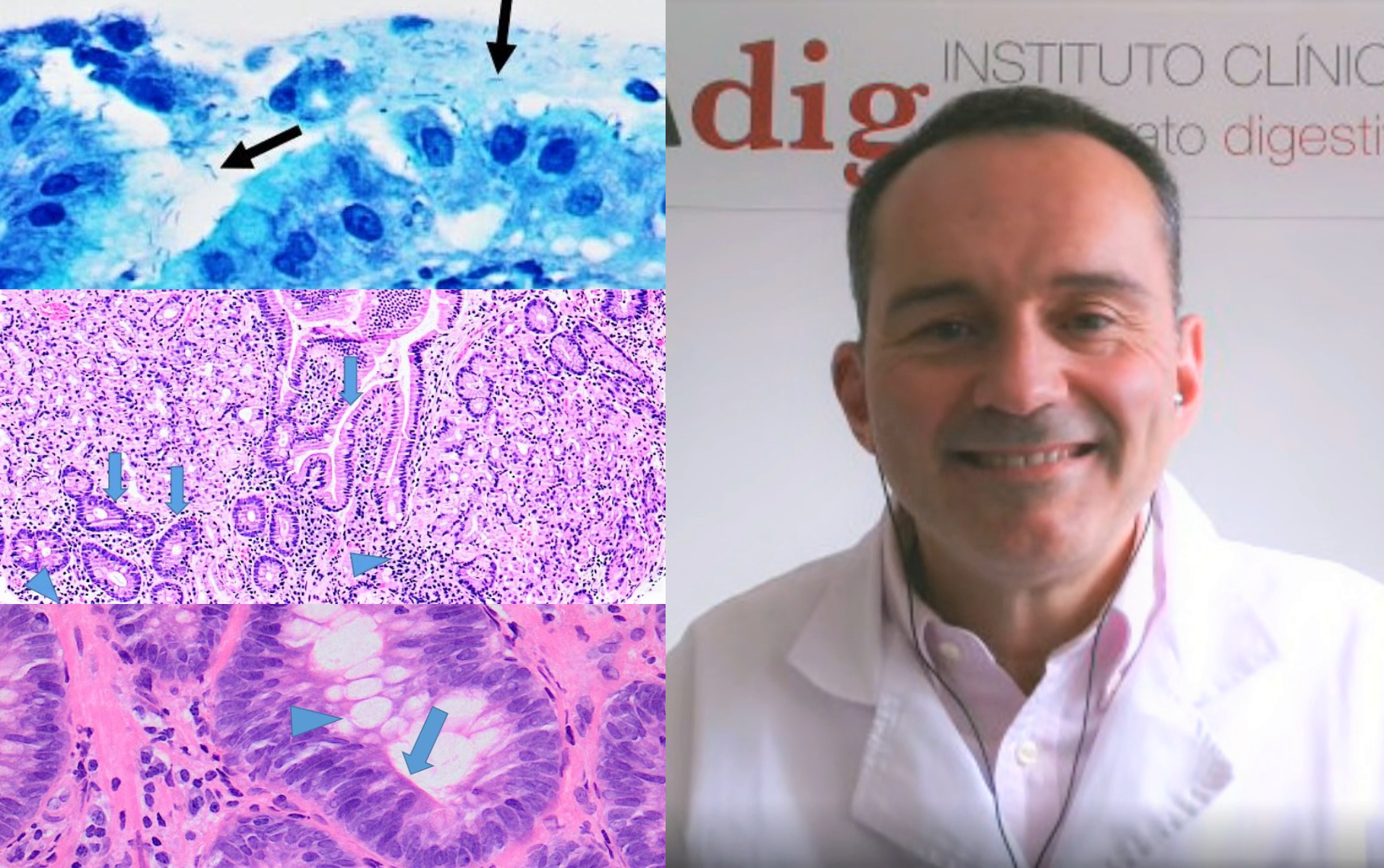
Detalles de una cascada de Correa elaborada por la Dra. Yolanda Rodríguez Gil, médica del departamento de Anatomía Patológica del Hospital Universitario 12 de Octubre de Madrid. En las imagenes de la izquierda y siguientes en vertical: (1) gastritis crónica con atrofia incipiente y aparición de metaplasia intestinal. (2) Pérdida de foveolas que están separadas por fibrosis y presencia de glándulas con metaplasia intestinal y células caliciformes. Dudosa displasia de bajo grado. (3) Área con metaplasia intestinal que muestra proliferación de las glándulas con metaplasia (núcleos hipercromáticos, discretamente irregulares -pleomorfismo leve- y pseudoestratificación), además de amontonamiento celular. Displasia de bajo grado. (4) Displasia de alto grado, intramucoso. En la derecha: (1) gastritis crónica asociada a Helicobacter pylori (ilustración de la Dra. Rodríguez Gil). (2) gastritis en el antro prepilórico. (3) atrofia de la mucosa estomacal. (4) adenocarcinoma gástrico precoz (Imágenes de lesiones gástricas cedidas por el Dr. Marín Gabriel).
Doctor, ¿debemos vigilar las lesiones que nos predisponen a sufrir un cáncer en la mucosa del estómago?
“Así es; algunas lesiones en la mucosa gástrica debemos vigilarlas debido a su potencial para que se desarrolle un cáncer gástrico. Esta progresión se denomina la “Cascada de Correa“, teoría describe una secuencia de cambios en la capa de revestimiento interna del estómago.
De gastritis crónica a metaplasia intestinal, luego displasia y finalmente adenocarcinoma.
Imaginemos que el revestimiento del estómago es como la capa de pintura de su coche. Recién estrenado, la pintura está brillante y uniforme.
Con los años, algunos coches pueden tener pequeños golpes y arañazos en la pintura, eso sería como una displasia de bajo grado, algo a vigilar, pero no necesariamente que necesite llevar rápidamente el coche al taller.
Sin embargo, si esos daños en la pintura se van haciendo más grandes y numerosos, esto sería el equivalente a una displasia de alto grado. El problema es más serio y podría necesitar reparación urgente para evitar corrosión y daños mayores.
En nuestro interior estomacal, el proceso de deterioro comienza con una gastritis crónica, generalmente inducida por la bacteria Helicobacter pylori, que causa una inflamación persistente.
Esta inflamación lleva a la atrofia gástrica, donde las células normales del estómago se pierden y son reemplazadas por células menos diferenciadas.
Con el tiempo, la atrofia puede progresar a metaplasia intestinal, un estado en el que las células del estómago se transforman en células similares a las del intestino.
Esta metaplasia es un cambio adaptativo, pero también un paso crítico hacia la displasia, donde las células muestran cambios precancerosos significativos.
Finalmente, la displasia puede evolucionar a adenocarcinoma, el tipo más común de cáncer gástrico.
Este modelo es similar a la secuencia adenoma-carcinoma en el colon, donde los pólipos adenomatosos progresan a cáncer colorrectal.
Los adenomas (pólipos precancerosos) se forman en el revestimiento del colon y pueden sufrir cambios displásicos que eventualmente se transforman en cáncer colorrectal.
Ambos procesos en cascada de Correa destacan la importancia de la vigilancia y la intervención temprana para prevenir la progresión a cáncer.
En el contexto del estómago, además de las lesiones mencionadas, es importante vigilar algunos tipos de pólipos gástricos, especialmente los adenomas gástricos, debido a su potencial de malignización.
También, se debe prestar atención a cualquier área de displasia detectada durante una endoscopia, ya que esto indica un incremento en las probabilidades de padecer un cáncer.
La erradicación de la Helicobacter pylori y la vigilancia de estas lesiones precursoras con endoscopias regulares y biopsias, en determinadas condiciones, son cruciales en la prevención de la progresión hacia el cáncer gástrico.
Esta bacteria se asocia a molestias y enfermedades y en otras ocasiones vive en el estómago sin causar síntomas ni complicaciones.
La infección estomacal por Helicobacter pylori se puede diagnosticar con prueba en aliento, con prueba en heces o realizando una biopsia de estómago tomada vía endoscópica.
Parece, doctor Marín, que la Helicobacter pylori, tan famosa en el mundo de la gastroenterología, es una bacteria fatal para nuestro estómago
Helicobacter pylori es una bacteria que infecta el revestimiento del estómago y es un factor de riesgo bien establecido para varias lesiones precursoras del cáncer gástrico, incluyendo la gastritis atrófica, la metaplasia intestinal y la displasia.
La infección por Helicobacter pylori provoca una inflamación crónica del estómago (gastritis), que puede persistir durante años y provocar daño progresivo en las células gástricas.
Esta inflamación crónica inducida puede llevar a la atrofia de la mucosa gástrica y a la metaplasia intestinal, que son pasos importantes en la cascada de eventos que pueden culminar en el desarrollo de displasia y cáncer gástrico.
La erradicación de la Helicobacter pylori con antibióticos es una estrategia efectiva para reducir el riesgo de desarrollo de estas lesiones precursoras y, en última instancia, del cáncer gástrico.
El tratamiento de la infección es especialmente crucial en individuos con lesiones precancerosas ya presentes, para prevenir su progresión.
Doctor, hablemos de la gastritis autoinmune, ¿qué relación guarda con el cáncer gástrico?
La gastritis autoinmune es una enfermedad en la que el sistema inmunológico ataca por error las células de la capa mucosa del estómago.
Esto provoca una inflamación crónica que puede llevar a la destrucción de las células productoras de ácido y factor intrínseco, una proteína necesaria para la absorción de la vitamina B12.
Con el tiempo, esta inflamación persistente lleva a la atrofia y puede causar cambios en la mucosa gástrica, haciendo que las células normales se transformen en células anormales, un proceso conocido como metaplasia.
Estas alteraciones celulares aumentan el riesgo de desarrollar cáncer gástrico, aunque este proceso puede llevar muchos años.
La conexión entre la gastritis autoinmune y el cáncer gástrico se debe a la atrofia de las células gástricas y la subsecuente metaplasia intestinal.
Por eso, es importante que las personas con gastritis autoinmune se vigilen regularmente mediante endoscopias y biopsias para detectar cambios precancerosos en etapas tempranas. El tratamiento incluye, además, suplementos de vitamina B12.
¿Y cómo se enferma el estómago con la gastritis atrófica?
La gastritis atrófica es una condición crónica en la que la mucosa gástrica se adelgaza porque pierde células productoras de ácido y enzimas digestivas.
Este adelgazamiento se debe a una inflamación persistente, generalmente causada por infecciones prolongadas con Helicobacter pylori o por mecanismos autoinmunes.
¿Por qué puede evolucionar la gastritis atrófica hacia un cáncer de estómago?
A medida que la mucosa gástrica se atrofia se crean condiciones favorables para la metaplasia intestinal y, posteriormente, para la displasia, que son cambios precancerosos en las células.
El riesgo de cáncer gástrico aumenta con la progresión de la gastritis atrófica debido a los cambios en el microambiente gástrico. Y es que, la respuesta inflamatoria crónica puede causar daño continuo y promover la transformación maligna de las células.
Doctor Marín Gabriel, observamos que la metaplasia intestinal demuestra tener un papel estelar en el cáncer gástrico, ¿por qué?
La metaplasia intestinal es una condición en la que las células normales del revestimiento del estómago son reemplazadas por células que se asemejan a las del intestino.
Este cambio adaptativo generalmente ocurre como respuesta a una inflamación crónica, como la causada por la infección de Helicobacter pylori o por la gastritis autoinmune y atrófica.
La metaplasia intestinal está considerada una lesión precursora importante para el cáncer gástrico porque representa un cambio significativo en la estructura y función celular que puede predisponer al desarrollo de displasia y, eventualmente, de cáncer.
En la metaplasia intestinal, las células gástricas pierden sus características originales y adquieren rasgos de células intestinales, incluyendo la capacidad de secretar moco intestinal.
Aunque este cambio puede ser inicialmente protector, al reducir la inflamación, también implica una mayor inestabilidad genética y una predisposición a mutaciones malignas.
La detección de metaplasia intestinal con la toma de biopsias durante una endoscopia es una señal de advertencia que requiere seguimiento regular para monitorizar su progresión hacia la displasia y el cáncer.
La metaplasia intestinal se clasifica en dos tipos principales: completa e incompleta, que se pueden distinguir al mirar las biopsias del estómago al microscopio. Esta clasificación se basa en las características de esas células metaplásicas.
La metaplasia completa se considera menos avanzada y tiene un menor riesgo de progresar a displasia y cáncer gástrico en comparación con la metaplasia incompleta. las células gástricas se transforman en células que son muy similares a las células del intestino delgado.
Estas células tienen una estructura y función muy parecida a las células normales del intestino, incluyendo la presencia de células absortivas (absorbentes) y células caliciformes que secretan moco.
La metaplasia intestinal incompleta, por otro lado, se caracteriza por la presencia de células que se parecen más a las células del intestino grueso.
Estas células son más desorganizadas y pueden incluir una mezcla de células caliciformes y células de tipo colónico que producen un tipo de moco asociado con un mayor riesgo de transformación maligna.
La metaplasia incompleta es considerada una lesión más avanzada y tiene un mayor potencial de progresar a displasia y cáncer gástrico.
Por eso, los pacientes con metaplasia incompleta requieren un seguimiento más cercano. Este seguimiento incluye endoscopias regulares y biopsias para monitorizar cualquier cambio en la mucosa gástrica y detectar signos de displasia en una etapa temprana.
Displasia es otro término que asusta, ¿verdad?
La displasia es una alteración premaligna en la que las células del revestimiento del estómago muestran cambios anormales en su tamaño, forma y organización.
Este tipo de lesión en la mucosa es más avanzado que la metaplasia intestinal y representa un paso más cercano al desarrollo de cáncer gástrico.
La displasia puede clasificarse en dos grados: de bajo grado, donde las alteraciones celulares son menos importantes, y de alto grado, donde las células son muy anormales y tienen un mayor potencial de convertirse en cáncer.
La presencia de displasia en la mucosa gástrica es un fuerte indicador de riesgo para el cáncer gástrico: las células displásicas muestran una pérdida significativa de las características normales de las células gástricas y una tendencia a proliferar de manera descontrolada.
Este desorden celular y la alta tasa de proliferación aumenta la probabilidad de mutaciones genéticas adicionales que pueden conducir al desarrollo de adenocarcinomas gástricos.
La detección y tratamiento de la displasia son esenciales para prevenir el cáncer gástrico. El seguimiento endoscópico regular y la biopsia son cruciales para monitorizar la progresión de la displasia cuando no está asociada a ninguna lesión visible por endoscopia.
En casos de displasia de alto grado, suele haber lesiones visibles y, cuando esto es así, se recomiendan intervenciones como la resección endoscópica.
¿Y cómo nos ayuda el diagnóstico óptico por endoscopia a detectar lesiones precancerosas en el estómago?
La endoscopia de alta definición combinada con cromoendoscopia (CE), ya sea virtual o basada en colorantes, ayudan más que la imagen convencional con luz blanca para el diagnóstico de condiciones precancerosas y lesiones neoplásicas tempranas en el estómago.
La cromoendoscopia mejora la visualización de la mucosa gástrica, permitiendo identificar cambios atróficos y metaplásicos, además de guiar las biopsias hacia áreas sospechosas.
En cualquier caso, sobre todo si no se dispone de esta tecnología endoscópica, se recomienda tomar biopsias de al menos dos lugares del estómago (antro y cuerpo) de forma separada.
Esta práctica asegura que se capturen las áreas representativas de la mucosa gástrica, lo que es esencial para una evaluación precisa.
Además, en pacientes con displasia, una reevaluación endoscópica inmediata de alta calidad con cromoendoscopia es crucial para detectar cualquier lesión visible y proceder a su tratamiento adecuado, que suele ser la extirpación de la lesión por endoscopia.
Por otra parte, si la displasia se ha detectado en la biopsia, pero no se ha visto lesión alguna mediante endoscopia, se recomienda repetir esta prueba entre 6 y 12 meses, en función de lo importante que haya sido la displasia detectada (de bajo o de alto grado).
Insisto de nuevo, doctor Marín, ¿habría que vigilar, entonces, todas las lesiones precursoras del cáncer gástrico con endoscopias frecuentes?
En absoluto. No es igual en todos los casos el riesgo de desarrollar un cáncer gástrico con el paso de los años.
Por ejemplo, si sólo hay atrofia, con o sin metaplasia intestinal, y sólo afecta a la mitad superior o inferior del estómago, pero no a toda su mucosa, no es necesario realizarse nuevas endoscopias.
La excepción a esta regla son los pacientes que tienen metaplasia intestinal incompleta, gastritis autoinmune, una infección por Helicobacter pylori que no se haya logrado curar o antecedentes familiares de cáncer gástrico.
En estos casos, se recomienda realizar gastroscopias de alta calidad cada tres años, aproximadamente.
Cuando la atrofia o la metaplasia intestinal se localizan en todo el estómago, sí es preciso realizar vigilancia por endoscopia.
En estos casos, las probabilidades de futuros problemas aumentan cuando hay algún antecedente familiar de primer grado (padre, hermano o hijo) con cáncer gástrico.
Por eso, si no hay casos previos en la familia, las endoscopias se realizan cada tres años. Sin embargo, si los hay, se adelantan a cada uno o dos años.
En resumen, el diagnóstico endoscópico detallado y sistemático es una herramienta crucial para identificar y vigilar las lesiones precursoras del cáncer gástrico.
Dr. Marín Gabriel, ¿qué son los pólipos hiperplásicos y cómo se relacionan con el cáncer gástrico?
Los pólipos hiperplásicos son crecimientos benignos que se forman en el revestimiento interno del estómago debido a la regeneración celular excesiva provocada por una inflamación crónica.
Aunque estos pólipos son generalmente no cancerosos, su presencia puede ser un indicador de un ambiente propenso a desarrollar lesiones en el interior del estómago.
La inflamación crónica que conduce a la formación de pólipos hiperplásicos suele asociarse con infecciones por la bacteria Helicobacter pylori.
El riesgo de que un pólipo hiperplásico desarrolle células precancerosas puede llegar al 10%, pero esto suele darse sobre todo en lesiones grandes, que superan los 2,5 cm de tamaño.
De igual forma, cuando aparece metaplasia intestinal en las biopsias de estos pólipos grandes, aumenta la probabilidad de degeneración celular.
El tratamiento por endoscopia de estas lesiones, en todo caso, supone un desafío. Esto es debido a que las técnicas de resección endoscópica pueden no ser definitivas.
Independientemente de que se logren extirpar en un solo o varios fragmentos, el pólipo suele reaparecer en alrededor de la mitad de los casos; sobre todo, cuando el paciente tiene una cirrosis.
Se necesita, por tanto, más investigación para optimizar el tratamiento de los pólipos hiperplásicos.
Doctor, ¿explíquenos qué son los adenomas gástricos y por qué son tan importantes en el contexto del cáncer de estómago?
Los adenomas gástricos son tumores benignos que se desarrollan a partir de las células glandulares del revestimiento del estómago.
Aunque son benignos, los adenomas tienen un potencial significativo de convertirse en cáncer gástrico, dado que, por definición, muestran características displásicas. Suele ser lesiones con displasia de bajo grado.
Estos tumores benignos representan una etapa avanzada en la progresión de lesiones precursoras, ya que las células dentro de los adenomas suelen presentar alteraciones genéticas y morfológicas que las predisponen a la malignización.
El riesgo de malignización de los adenomas gástricos depende de varios factores, incluyendo el tamaño del adenoma, su histología y la presencia de displasia de alto grado.
Adenomas grandes o aquellos con displasia de alto grado tienen una probabilidad considerablemente mayor de progresar a adenocarcinoma gástrico.
El manejo de los adenomas gástricos generalmente incluye la resección endoscópica completa para eliminar el tumor y prevenir la progresión a cáncer.
Asimismo, se recomienda el seguimiento endoscópico regular para detectar cualquier recurrencia o aparición de nuevos adenomas. La eliminación y vigilancia temprana de los adenomas gástricos son cruciales para reducir el riesgo de desarrollo de cáncer gástrico.
Doctor Marín, ¿qué síntomas podrían indicar que existe una lesión precursora de un cáncer estomacal y cuándo se debe consultar al especialista en gastroenterología?
Las lesiones precursoras del cáncer gástrico, como la gastritis autoinmune, la gastritis atrófica, la metaplasia intestinal, la displasia, los pólipos hiperplásicos y los adenomas gástricos, a menudo, no presentan síntomas en las etapas iniciales.
Sin embargo, es frecuente que detectemos estas lesiones precursoras cuando el paciente se hace una endoscopia por diferentes síntomas.
Pueden incluir dolor abdominal, sensación de plenitud, pérdida de apetito, náuseas y vómitos, pérdida de peso inexplicada y anemia macrocítica, con glóbulos rojos grandes (debido a deficiencia de vitamina B12).
En este sentido, las personas con factores de riesgo conocidos, como antecedentes familiares de cáncer gástrico, gastritis autoinmune o gastritis atrófica con metaplasia intestinal extensa, por todo el estómago, deben someterse a endoscopias regulares para la detección precoz de lesiones precursoras o cánceres gástricos precoces
Incluso si no presentan síntomas.
Además, los pacientes que hayan padecido un cáncer gástrico precoz, tratados endoscópicamente, deben ser vigilados con gastroscopias anuales dado que suelen existir lesiones preneoplásicas de base… y el resto de la mucosa gástrica tiene altas probabilidades para desarrollar nuevos cánceres.
La detección temprana y el tratamiento oportuno de las lesiones precursoras pueden prevenir la progresión a cáncer gástrico, mejorando significativamente el pronóstico y la calidad de vida.
Doctor, llegamos a la parte de la prevención, ¿cómo se pueden evitar las lesiones precursoras del cáncer gástrico?
Para prevenir su aparición se recomienda evitar el tabaco y el alcohok, así como los alimentos procesados, ahumados y salazones. Estos alimentos incrementan el riesgo de lesiones precursoras y cáncer gástrico.
Cuando las lesiones ya han aparecido, su prevención se basa en dos estrategias: la erradicación de la infección por Helicobacter pylori y el seguimiento endoscópico regular.
La erradicación de la bacteria Helicobacter pylori con un régimen de antibióticos es una medida preventiva clave para prevenir la progresión de lesiones precancerosas y reducir el riesgo de cáncer en el estómago.
El seguimiento médico regular, especialmente para individuos con factores de riesgo conocidos como antecedentes familiares de cáncer gástrico o condiciones como la gastritis autoinmune, es crucial para la detección temprana.
Las endoscopias periódicas y las biopsias permiten identificar y tratar lesiones precursoras antes de que progresen a cáncer.
Dr. José Carlos Marín Gabriel, para finalizar la entrevista, ¿qué mensaje tranquilizador envía a l@s pacientes de cáncer de estómago?
Merece la pena señalar que, en los últimos tiempos, los endoscopistas detectan un número mayor de cánceres gástricos precoces. Hemos aprendido a verlos gracias a nuestros maestros japoneses. Hace años, solo veíamos lesiones muy avanzadas que necesitaban cirugía.
Este cambio ha sido fundamental. Ahora, una proporción importante de estas lesiones se pueden extirpar por endoscopia y, por tanto, el órgano se puede preservar.
Pero este cambio en nuestro entrenamiento y concienciación no ha sido el único factor que beneficia a nuestros pacientes.
La insistencia de nuestras sociedades científicas en mejorar la calidad de la gastroscopia, disponer del tiempo suficiente para limpiar y revisar bien el estómago, las mejoras tecnológicas en nuestros endoscopios y la amplia implementación de las recomendaciones de vigilancia que proponen nuestras guías clínicas conforman toda una red de seguridad para que nuestros pacientes puedan estar tranquilos.
Por tanto, genera muchos beneficios para nuestros pacientes. Para eso estamos, para vigilar ese tipo de lesiones y controlar que no vayan a más. Y si acaban yendo a algo más, pues extirparlas a tiempo. Mucha tranquilidad, sobre todo a pacientes que puedan estar en vigilancia por este tipo de lesiones.
En el próximo videoblog de Aparato Digestivo realizaremos una entrevista al Dr. José Carlos Marín Gabriel sobre los cánceres precoces del tubo digestivo.
La entrada Lesiones precursoras del cáncer de estómago se publicó primero en EFE Salud.
Ciencia y Salud
Aminata Soucko, superviviente de mutilación genital: “Lo que no se conoce, no se combate”

EFEsalud ha entrevistado a Aminata Soucko, quien nos ha contado su experiencia y cómo ese sufrimiento se ha transformado en una vocación que busca ayudar a todas las mujeres que, como ella, han sufrido la mutilación genital femenina.
“Quiero que todas las mujeres cojan nuestra lucha como sus luchas, porque lo que nos pasa a una mujer, nos pasa a todas”, declara Aminata.
La maliense ha cumplido su sueño de ser técnica de acción social y actualmente es presidenta de la Red Aminata (Djô Aminata), que con el apoyo de la ONG Farmamundi, ha sacado el documental “Yo soy Aminata”. También acompaña a las mujeres de la Unidad de Referencia para la Cirugía Reconstructiva del Hospital Universitario Doctor Peset de Valencia.
La historia de Aminata
Aminata nació en Mali y fue mutilada en su primera semana de vida. Con 17 años la obligaron a casarse. Con treinta hermanos por parte de padre, su madre compartía a su marido con otras cuatro mujeres.
En países como Mali no se valora la escolarización de las niñas, y como relata Aminata, una mujer que no tiene estudios está a la merced de un marido maltratador del que no se puede divorciar. Muchas de estas mujeres terminan suicidándose.
“La última vez una mujer se tiró con sus tres hijos al mar porque el marido no paraba de maltratarla, su familia no la aceptaba y ella no tenía donde ir. Otra se tomó veneno porque su familia no consentía que se divorciara…”, narra la maliense.
La vida en comunidad
En la cultura de Mali, al igual que en otros países de África, el matrimonio es algo sagrado y por lo tanto el divorcio es impensable, nos cuenta Aminata. Si una mujer no está mutilada, es difícil que se case, y si no está casada, será rechazada dentro de la comunidad. Para evitar esta marginación, todas las madres mutilan a sus niñas para que se casen cuanto antes.
“La mutilación no la practican por maldad, la practican por desconocimiento. En mi comunidad también hay cosas bonitas que echo de menos. Por ejemplo, si una mujer casada no puede tener hijos, nunca se va a quedar sin hijo, porque allí se vive en comunidad y todos cuidamos de todos. Sin embargo, hay cosas que odio, como el matrimonio infantil forzoso y la mutilación”, aclara.
Abrir los ojos
Por ser la primera mujer de su comunidad en divorciarse y denunciar a su marido, fue tachada de oveja negra. Sin embargo, eso no la detuvo, porque ella tenía claro que estaba sufriendo y que no quería continuar con esa situación.
“Desde pequeñita yo veía estas injusticias pero no tenía ni voz ni voto para reclamar. Según iba creciendo mi cuerpo ya no soportaba más esos sufrimientos. Cuando llegué a España fue cuando tomé conciencia de que había cosas a las que estaba acostumbrada y no estaban bien. Lo que no se conoce no se puede combatir”, explica Aminata.
Violencia de género
Cuando Aminata llegó a España con su entonces marido, veía en las noticias de la televisión que la gente lloraba porque una mujer había sido asesinada por su pareja y preguntaba a su esposo: “¿Por qué lloran?”. La respuesta fue que en España los maridos matan a las mujeres que no hacen caso.
“Imagínate tu primer día al llegar a un país donde no entiendes el idioma, estás sola, sin familia, sin conocer las costumbres ni nada… Cuando mi marido me dijo que aquí las mujeres son tratadas de esa forma me asusté muchísimo. Yo tenía que hacer todo lo que él quisiera conmigo, él no quería que yo aprendiera el castellano, no quería que saliera, ni me enterara”, lamenta.
“Una mujer perfecta en mi cultura -añade- es la que hace caso de todo lo que le dice el marido. Mi madre decía que un matrimonio sin sufrimiento nunca tendrá hijos dichosos”.
Cuando su marido se iba a trabajar, ella aprovechaba para aprender francés y salir a la calle. Aminata pensaba que toda la población negra que había en España era de Mali también. Un día decidió acercarse a una mujer preguntando si entendía francés y le pidió que le señalase algún sitio donde podría aprender castellano.
“Él siempre me denigraba cuando estaba en casa, me decía que estudiar francés no servía para nada. Cuando aprendí castellano pude luchar, saber mis derechos y entender que todo lo que me decía mi marido sobre España es mentira”, describe Aminata.
Víctimas que son madres
Aminata no era la única que estaba sufriendo los malos tratos de su marido, pues su hija presenciaba todas estas conductas.
“Si una mujer no está bien no puede dar la atención a los hijos como toca. Yo salí de casa con lo puesto, pero él me agarraba por el cuello y me pegaba a pesar de que tenía a la niña agarrada de la mano. Mi hija pequeña siempre me dibujaba llorando, pero yo nunca he llorado delante de ella. Ella lo sentía”, relata Aminata.
Una las primeras reacciones de la comunidad de la maliense fue la preocupación de su madre. Ésta pensaba que si no mutilaba a su nieta, ésta nunca se iba a casar e iba a terminar marginada.
“Cuando mi madre me decía que mutilase a mi hija yo le decía: mamá, deja que el primer marido de mi hija sean sus diplomas y ya luego que elija con quién quiere casarse”, recuerda Aminata.
Las consecuencias de la manipulación
La mutilación es una práctica tan normalizada en África que cuando Aminata pregunta a las mujeres que llegan a su asociación si han sufrido algún tipo de violencia, nunca le confiesan que han sufrido mutilación genital femenina.
De hecho, el primer paso que dan cuando llegan a la asociación, además de acogerlas, es darles a entender que se trata de una violación de los derechos humanos.
“En mi dialecto esta práctica es llamada bololoki, que significa limpiar la mano sucia, es una forma de purificar a las niñas y a las mujeres en mi cultura. El hecho de que una mujer no tenga placer a la hora de tener relaciones sexuales nunca se relaciona con la mutilación en nuestra cultura. Es culpa de la mujer. Si una niña muere cuando la mutilan, no se relaciona con la mutilación, sino que dicen que Dios ha decidido que tenía que morir ese día”, explica Aminata.
La mutilación genital femenina: una violación flagrante de los derechos
Según la Red Aminata, de aquí a 2030 habrá 68 millones de víctimas más si no cambia nada.
En España viven cerca de 70.000 mujeres procedentes de países donde se practica la mutilación genital femenina (MGF), de las que más de 18.000 son menores de 14 años, según la Red Estatal Libres de MGF. Esta violación flagrante de sus derechos les afecta no solo a nivel físico, sino también a nivel psicológico.
El documental que da voz a la igualdad y los derechos de la mujer
Desde la Red Aminata en colaboración con Farmamundi han estrenado un documental llamado “Yo soy Aminata” donde ella narra su historia de vida y cómo desde hace diez años acompaña a mujeres supervivientes de mutilación genital femenina (MGF) en Valencia.
La cinta también recoge las reivindicaciones de Fatou, Sitan, Grace, Simi, Salimatou, Meman, Gift o
Rougy mujeres supervivientes de la MGF procedentes de Guinea Conakri, Malí, Ghana o Gambia y
que han participado en el proyecto para dar un paso hacia la igualdad y el goce de sus derechos.
El documental ha sido realizado por Valentina Jiménez y Victor Cebellan (La Cosecha), con música de los artistas senegaleses Kirama Kergui, Dauda y Check.
Los riesgos de la MGF
Según la OMS, la mutilación implica la escisión y lesión de tejido genital femenino sano y normal, e infieren la funciones naturales del cuerpo de las niñas y las mujeres. Aminata nos cuenta que más allá del desgarro y los dolores intensos, la mutilación afectó gravemente a su autoestima y sexualidad, heridas que son difíciles de curar cuya cicatriz queda marcada de por vida.
Estas son las consecuencias de la mutilación genital en las mujeres:
Dolor intenso
Hemorragia y problemas de cicatrización
Inflamación de los tejidos genitales, fiebre, infecciones como el tétanos
Problemas urinarios
Lesiones de tejidos genitales vecinos
Estado de choque
Trastornos psicológicos (depresión, ansiedad, trastorno de estrés postraumático, escasa autoestima, etc.)
Mayor riesgo de complicaciones en el parto (parto difícil, hemorragia, cesárea, necesidad de reanimación del bebé, etc.) y de mortalidad neonatal
Muerte
“La mutilación te afecta al autoestima porque sabes que te falta algo pero no sabes el qué. Nos deja una secuela física y psicológica para el resto de nuestra vida”, subraya Aminata.
Una mirada al futuro
Aminata empezó concienciando a su propia familia para que no mutilasen a sus sobrinas. El tema de la mutilación es tabú en África y desmitificarlo requiere mucho trabajo, pero cuando las comunidades logran comprender la relación entre la mutilación y sus consecuencias, cuando se le llama por su nombre, terminan abandonando esta práctica.
“El conocimiento es el punto de partida en la lucha por los derechos de la mujer. No creo que sea tanto una cuestión legislativa porque ya la prohibieron en Gambia en 2015 pero la MGF sigue de manera clandestina y de hecho quieren despenalizarla. Por lo tanto, es más una cuestión de educación y de brindar recursos a las mujeres marginadas”, subraya Aminata.
Muchas veces son los hombres los que primero llegan a la Red Aminata, quienes luego acompañan a sus mujeres o novias a comenzar el proceso de regeneración, tanto en aspecto físico como psicológico. De hecho, la propia Aminata logró concienciar a su hermano explicándole las consecuencias de la mutilación. Gracias a su insistencia, sus sobrinas no han sido mutiladas.
“Cuando una mujer decidía no mutilar a su hija, yo le mandaba 80 euros del dinero de mi bolsillo. Yo soy pobre, no podía mandar más, pero les mandaba ese dinero para que se dedicaran a abrir pequeños comercios. Cuando tienen su pequeño comercio la gente no les critica porque se van a centrar en lo que venden y ellas van a poner su cabeza en el trabajo y no en las críticas”, explica Aminata.
La Red Aminata contra la mutilación genital
El objetivo de la Red Aminata es sensibilizar no solo a las mujeres que llegan, sino también a los hombres y mujeres de las comunidades de origen. Con ello, Aminata busca ofrecer a las víctimas toda la ayuda que a ella le habría gustado recibir en su día.
En la Unidad de Referencia para la Cirugía Reconstructiva del Hospital Universitario Doctor Peset de Valencia hay un equipo compuesto por psicólogo, sexólogo y médico. Además de reconstruirles los genitales, les educan en su sexualidad, pues muchas de ellas ven las relaciones sexuales como algo doloroso y carente de sentido. Además, la terapia incluye a sus parejas, puesto que juegan un papel vital en el proceso.
Desde Farmamundi, además de colaborar con la Red Aminata, acompañan a supervivientes de la mutilación genital femenina en Valencia con el proyecto ‘Cuerpo, género y tabú’, subvencionado por la Generalitat Valenciana.
“En cuanto trabajan un poco y conocen su derecho afectivo sexual, las mujeres quieren crear sus propias asociaciones en sus países de origen para luchar contra no solo la mutilación, sino también contra el matrimonio forzoso, las violaciones y que la regla sea considerada como algo normal y natural”, explica Aminata.
A su vez, destaca que lo más importante es educar en que una mujer no tiene que dañar su parte sexual por complacer a otra persona. Ahora, el próximo objetivo de esta superviviente es fundar una casa de acogida de mujeres maltratadas en Mali (y para que sus hijas no sufran la MGF) porque los hombres tienen derecho a casarse con cuatro mujeres, pero ellas no pueden divorciarse.
“Yo no hablo todos los dialectos de África, pero hay otra mujer que he ayudado que sí. Es como una cadena en la que cada una ponemos nuestro granito de arena. Quiero que todas las mujeres cojan nuestra lucha como sus luchas, porque lo que nos pasa a una mujer, nos pasa a todas. Yo cuento mi historia con una sonrisa porque yo lo que quería era mi libertad y soy libre, ahora quedan las demás”, concluye Aminata.
La entrada Aminata Soucko, superviviente de mutilación genital: “Lo que no se conoce, no se combate” se publicó primero en EFE Salud.
Ciencia y Salud
Cinco claves para descansar de verdad estas vacaciones

Llega el verano y con él las vacaciones, un periodo destinado a descansar. Sin embargo, a veces resulta difícil desconectar de nuestras responsabilidades y relajarnos por completo, lo que puede hacer que disfrutar al máximo de las vacaciones sea todo un desafío.
Por este motivo, María González, psicóloga del Instituto Centta, ofrece algunas pautas para que este año puedas vivirlas por completo.
1. Priorizar y negociar el destino elegido
En ocasiones, otras variables como la comodidad de lo conocido o las preferencias de otros familiares nos hace ceder y desconectar de cuáles son nuestras necesidades ese año.
La psicóloga explica que en consulta ve como se va posponiendo el deseo de hacer lo que realmente se quiere por variables ajenas a uno mismo y eso siempre termina pasando factura.
Por esta razón, aconseja realizar una lista con las necesidades e ilusiones que tenemos este año unos meses antes, para ayudar a aclararnos y, sobre todo, defender nuestra postura o elección del destino.
2. Minivacaciones durante el año
La experta recomienta desconectar durante la semana e incluso, en nuestro día a día.
Hay que desconectar y dejar espacio para uno mismo, regalarse un masaje, cuidados de belleza, pasear en solitario en la naturaleza e incluso alargar el fin de semana un día o doz alguna vez al mes si es posible.
Cuidarse durante el resto del año provocará que lleguemos menos cansados y ansiosos a las vacaciones y así descansar verdaderamente.
3. Reducir la lista de planes o actividades de turismo.
La teurapeuta señala que últimamente ve un aumento en la exigencia a la hora de viajar o visitar un destino, sin querer perdernos nada.
“Queremos las fotos que en algún momento vimos a alguien y proyectamos la felicidad que creemos que sintió al estar en ese lugar, como si nuestra satisfacción no fuera completa si no visitamos todos los lugares populares de un destino”, señala González.
Esta actitud provoca que no escuchemos a nuestro cuerpo y lleguemos agotados al final de las vacaciones y sin sensación de descanso, que es el principal objetivo de las mismas.
La especialista recomienda tener flexibilidad y priorizar como máximo la visita a dos lugares, dejándo el resto como opcionales.
“Es importante pasar días de nuestras vacaciones sin ningún plan, simplemente estando, observando y escuchando al cuerpo, sin presiones y sin horarios”, aconseja la psicóloga.
4. Desconexión digital
El movil y el portátil son aparatos que están presentes en el día a día y que han provocado que las personas se acostumbren a una estimulación continua, a tener siempre que ver las notificaciones, revisar el correo, estar pendiente de los grupos de trabajo, etc.
La experta de Centta explica que esto hace que tanto nuestra mente como nuestro cuerpo vayan más rápido y que perdamos tiempo de calidad en otras tareas o actividades porque se ven interrumpidas por el “revisar” de los portátiles o móviles.
“Las vacaciones son un momento ideal para limitar el consumo de redes sociales, poner el modo avión, dejar el móvil en casa mientras vamos a la playa o a la piscina y, por supuesto, no entrar en el email del trabajo para que nuestra mente desconecte del todo”, recomienda.
González aclara que es normal que al principio podamos sentirnos raros e incluso más nerviosos, pero que con el paso de los días nos sentiremos con una mayor capacidades de concentración y más tranquilos.
5. Descansar entre 24 y 48 horas antes de volver al trabajo
“Las ganas de disfrutar y huir de nuestra rutina nos lleva en ocasiones a extender al máximo las vacaciones, pero es importante tener en cuenta el cansancio del viaje de vuelta y dar un espacio a nuestra mente para volver a habituarse al entorno de nuestro hogar”, indica la especialista.
Por lo tanto, la psicóloga sugiere que volvamos al trabajo con la tranquilidad que hemos logrado en las vacaciones, dándonos un espacio de adaptación, porque si nos incorporamos con muy pocas horas la mente se pondrá en alerta.
La entrada Cinco claves para descansar de verdad estas vacaciones se publicó primero en EFE Salud.
Ciencia y Salud
Cambiar el color de ojos, una técnica que puede hipotecar la salud visual de por vida

Se trata de la queratopigmentación, que consiste, básicamente, en tatuar la córnea para cambiar así el color de los ojos. Lo resume a EFEsalud el secretario general de la Sociedad Española de Oftalmología (SEO), José Antonio Gegúndez.
Pigmentar la córnea
“Consiste en hacer un túnel anular con un láser especial en el espesor de la córnea y ahí introducir un pigmento de un color determinado, respetando la zona central de la pupila”, explica Gegúndez.
La córnea es una lente cuya transparencia es “fundamental” para que el ojo pueda cumplir sus funciones. No solo nos permite ver, sino que a través de ella los oftalmólogos pueden llegar hasta el fondo de este órgano para poder ver la retina o realizar algunas cirugías.
Si se cambia el color de los ojos, con la pigmentación de la córnea, ésta se hace más opaca y las posibilidades de que el oftalmólogo pueda realizar la intervención se reducen.
“Si una persona se pigmenta la córnea y en un futuro tiene que ser examinada de su retina periférica, porque es miope, por ejemplo, va a ser prácticamente imposible verla. Y si se tiene que someter a una intervención de catarata, por ejemplo, o de glaucoma, las posibilidades de complicaciones son elevadas porque el cirujano que la tiene que operar no podrá verlo bien”, alerta el secretario general de la SEO.
Sin evidencia científica de su seguridad
El pigmento que se introduce en la córnea a modo de iris para cambiar el color de los ojos permanece “de forma perenne” aunque pueda experimentar a largo plazo algunas modificaciones en su tonalidad. Sería como un tatuaje cutáneo. El procedimiento, insiste el oftalmólogo, es irreversible.
Además, “no hay suficiente evidencia científica” que permita garantizar que el procedimiento es seguro, ya que se han visto casos de infecciones de córnea graves, así como de descompensación corneal, por la cual se puede perder su transparencia definitivamente y la solución a partir de ahí es un trasplante.
“Nos parece una práctica carente de sentido común”, asegura Gegúndez.
La SEO desconoce el número de intervenciones que se realizan para cambiar el color de los ojos, pero apunta que algunas clínicas hablan de que han realizado más de mil.
No se trata de una intervención frecuente pero sí que la SEO quiere alertar de estas operaciones, que pueden llegar a costar en torno a los seis o siete mil euros.
Son cirugías que realizan oftalmólogos en ciertas clínicas, algo que desde la SEO critican.
“Algunos oftalmólogos que se arriesgan a tener un conflicto legal. Otra cosa son los conflictos deontológicos que tengan ellos, que deberían cumplir el código deontológico de la profesión médica, cuyo principal principio es no hacer daño”, opina el secretario general de la SEO.
Y añade: “Deben estar muy seguros de que no provocan ningún daño a los pacientes. Para eso hay que tener estudios científicos que lo avalen y no existen tales estudios”.
La entrada Cambiar el color de ojos, una técnica que puede hipotecar la salud visual de por vida se publicó primero en EFE Salud.
-

 ¿Dónde Ir? ¿Qué ver y escuchar?4 días
¿Dónde Ir? ¿Qué ver y escuchar?4 díasEspera Que Te Sueñe: El espectáculo de Willy Poch que nos invita a volver a soñar
-

 ¿Dónde Ir? ¿Qué ver y escuchar?6 días
¿Dónde Ir? ¿Qué ver y escuchar?6 díasEl cantautor peruano Soul se presentó en Argentina con la producción de un ex Mambrú
-

 Ciencia y Salud5 días
Ciencia y Salud5 díasLas banderas rojas del verano para los más pequeños
-

 Europa5 días
Europa5 díasLa UE expresa su «firme» apoyo al orden constitucional en Bolivia
-

 Europa5 días
Europa5 díasVarsovia cuestiona el nuevo sistema de derechos de emisiones de la UE
-

 Europa7 días
Europa7 díasBruselas mantiene la acusación antimonopolio contra Microsoft por vincular Teams a sus aplicaciones para empresas
-

 Ciencia y Salud5 días
Ciencia y Salud5 díasUn decálogo para mejorar el abordaje del asma grave
-

 Ciencia y Salud5 días
Ciencia y Salud5 díasLos efectos de la ansiedad cuando se nos escapa de las manos