Ciencia y Salud
VRS en adultos, prevención con vacunas
“Disponemos ya de tres vacunas eficaces y seguras de los laboratorios farmacéuticos GSK, Pfizer y Moderna: Arexvy, Abrysvo y mRESVIA, respectivamente”, destaca la Dra. Elena García Castillo, neumóloga del Hospital Universitario de La Princesa de Madrid, experta en tabaquismo.
Las tres vacunas frente al VRS, que ya están aprobadas para su comercialización al menos en EE.UU. y Europa, cuyos resultados de sus exigentes estudios clínicos fueron publicados en 2023 en la revista New England of Medicine, han demostrado un 82,6 %, 66,7 % y 83,7 % de efectividad primaria.
Cabe recordar que el virus respiratorio sincitial provocó, en el año 2022 y sólo en España, una infección aguda (IRA) a 200.000 personas mayores, con 18.000 hospitalizaciones y alrededor de 1.270 fallecimientos.
Según tablas del Ministerio de Sanidad, en el periodo 2022-23 (hasta la décima semana), este virus obligó a hospitalizar a 264 personas de 80 ó más años por cada 100.000 habitantes, y a casi a 68 personas de 65 a 79 años.
Respecto a la infancia, el virus respiratorio sincitial, causante del 70-80 % de la afamada y mediática bronquiolitis, y en el mismo periodo, consiguió llevar a las Urgencias hospitalarias a 926 menores de 5 años, según la misma proporción ministerial.
En este sentido, el VRS ha encontrado un rival feroz en el anticuerpo monoclonal nirsevimab para lactantes sanos, que prácticamente asegura su protección frente al VRS durante toda la temporada de alta infección, de octubre a marzo en el hemisferio norte terráqueo.
De hecho, según el Comité Asesor de Vacunas e Imunización de la Asociación Española de Pediatría, la eficacia preventiva de nirsevimab, con datos de marzo de 2024, fuer superior al 70 % en lactantes de menos de nueve meses de edad.
Este fármaco se ha convertido en una herramienta preventiva de vanguardia para la salud de todos los bebés menores de dos años.
Hasta su reciente aparición, la inmensa mayoría de estos niños y niñas, todavía sin un desarrollo pleno de su inmunidad humoral, se contagiaban del virus respiratorio sincitial.
“La respuesta inmunitaria que desencadena el organismo del bebé está mediada por la inmunoglobulina del epitelio respiratorio. Y esta respuesta es breve y de poca intensidad, origen del elevado número de infecciones”, enmarca la Dra. García Castillo.
El virus respiratorio sincitial acecha a todos los mayores de 60 años
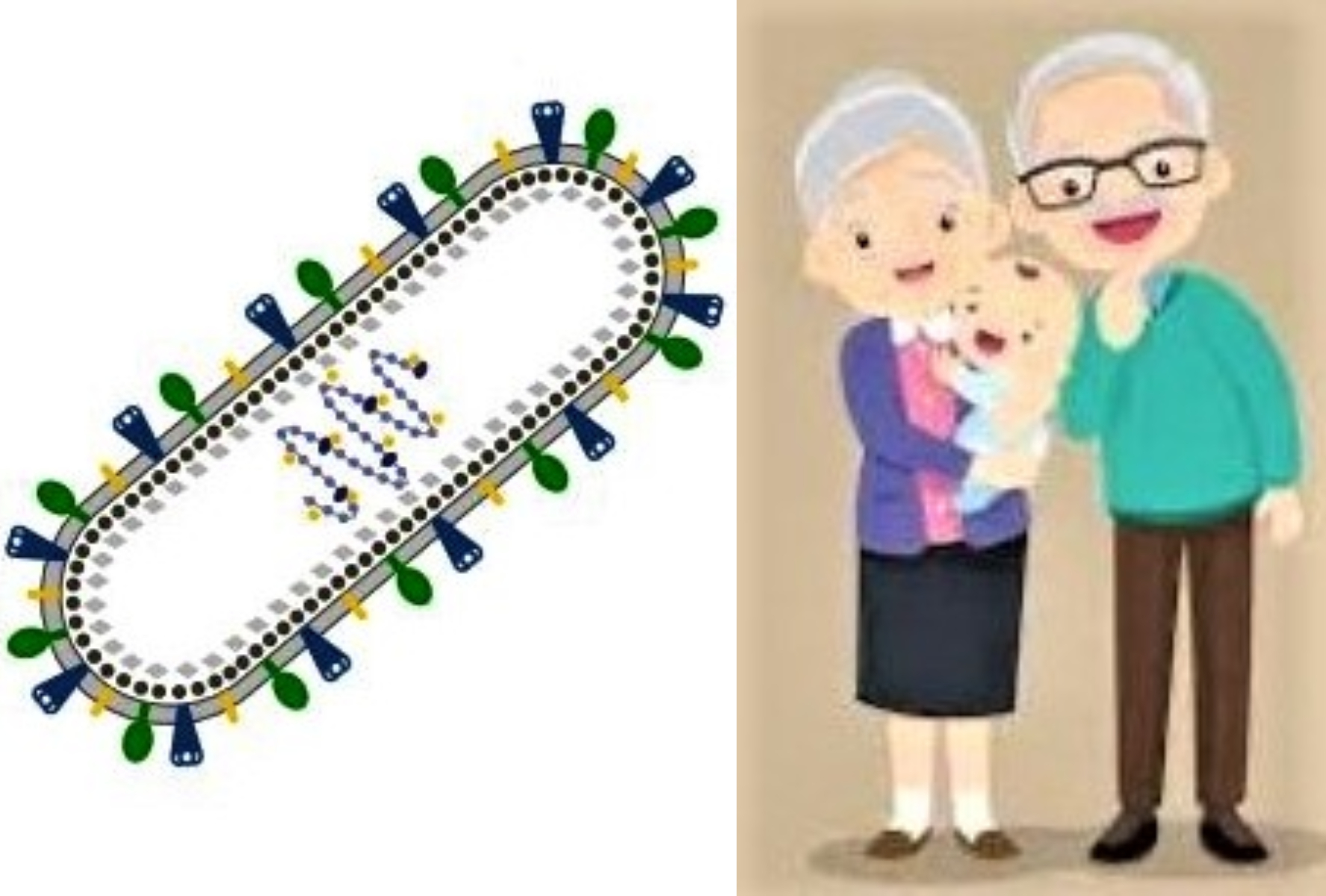
El virus respiratorio sincitial pertenece a la familia de los paramixovirus, al igual que los virus causantes del sarampión y de las paperas (parotiditis).
“Su genoma viral, ARN de cadena sencilla, con diez genes que codifician once proteínas, presenta una envoltura lipídica en la que se encuentran dos glucoproteínas (F y G), determinantes para el desarrollo de las vacunas”, explica.
La glucoproteína F es la responsable de la fusión superficial de las membranas de los virus y de las células humanas, provocando la infección y posterior aglomeración de los núcleos celulares, los llamados sincitios.
Esta glucoproteína F puede adoptar dos conformaciones espaciales: prefusión (pre-F), con forma filamentosa, y posfusión (pos-F), con forma esférica, sin epítopos, predominante en el VRS.
La prefusión F, altamente infectiva, muestra hasta cinco epítopos (porción de una macromolécula reconocible por el sistema inmunitario).
Estos epítopos cimentan la unión de un antígeno (tóxico para el organismo) con un anticuerpo (defensa para el organismo).
La glucoproteína G provoca la unión de células ciliadas de las vías respiratorias, que transportan sustancias, y las células planas de los alveolos pulmonares.
“Esta glucoproteína demuestra una gran variabilidad y es lo que hace que encontremos las diferencias antigénicas entre el virus respiratorio sincitial tipo A y el tipo B”, señala la neumóloga.
El virus se transmite por las gotitas que expulsa una persona infectada durante la respiración o después de estornudar. Este microorganismo se introduce en nuestro cuerpo a través de la mucosa de la boca y la nariz o de la conjuntiva de los ojos.
Además, nuestras manos y labios infectados se convierten en vectores del contagio indirecto.
Igualmente, el VRS sobrevive algunas horas, incluso hasta doce, sobre los objetos, sean chupetes, biberones, juguetes, barandillas de una cuna, las asas de un moisés o el picarporte o tirador de una puerta.
Esta virus es capaz de progresar en el organismo en tres o cuatro días, iniciando su acción patológica con un cuadro clínico similar al de un resfriado común o catarro.
En los casos más severos, el virus lesiona la mucosa interior de los bronquios y bronquiolos, los más finos y delicados, causando bronquiolitis, pudiendo ocasionar neumonía.
“De ahí que sea fundamental hacer hincapié en la higiene de manos y el uso de mascarillas. Muchos de nuestr@s pacientes son abuelas y abuelos, personas que se han convertido en los cuidadores diarios de sus nietos”, subraya la médica de La Princesa.
“Aún así, hemos visto y vemos a much@s pacientes jóvenes con epoc o asma, no tan mayores, que han tenido que ingresar en el hospital por cuadros de hiperreactividad bronquial (respuesta exagerada de la mucosa) y broncoespasmos”, puntualiza.
“Lógicamente, somos muy conscientes de que las personas mayores padecen comorbilidades respiratorias (epoc, asma, etc.), patologías cardíacas, diabetes o enfermedad renal crónica. Y cuando se infectan, el problema se agrava por la descompensación de estas comorbilidades”, informa.
Esta circunstancia se debe, en esencia, a que los adultos, conforme van cumpliendo años, pierden poco a poco sus capacidades inmunológicas.
“No sólo significa la reducción del número de linfocitos T en su organismo (células que participan activamente en el sistema de respuesta inmune y en la producción de anticuerpos), sino que funcionalmente son menos activos que los linfocitos T de la población más joven”, aclara.
Esta disminución de linfocitos T en cantidad y funcionalidad acarrea dos problemas: l@s pacientes se van a infectar más y el desarrollo de las vacunas tiene que estar pensado para alcanzar niveles elevados de protección.
El diagnóstico del virus respiratorio sincitial suele realizarse después del ingreso hospitalario, puesto que será preceptivo efectuar una PCR al paciente (detección del material genético del virus) con el fin prioritario de poner nombre y apellidos al patógeno.
“Consecuentemente, se deduce que existe un gran infradiagnóstico del VRS porque un gran número de pacientes no acude a las urgencias sanitarias y tampoco se practica un test rápido antigénico”, advierte la neumóloga.
Respecto al manejo y tratamiento de la infección por VRS, no existe un tratamiento específico contra el virus, sino que muchas veces sólo se pueden abordar los síntomas, sin poder combatir a la causa subyacente.
“Una situación sanitaria que aconseja siempre extremar todas las medidas de prevención a nuestro alcance para que las personas mayores, como el resto de la población, no se infecten con el virus respiratorio sincitial”, recalca para reforzar la idea principal.
Arexvy, Abrysvo y mRESVIA, las tres vacunas que previenen la infección del VRS
La línea de investigación del laboratorio GSK con Arexvy se ha centrado en localizar un antígeno vacunal que sea altamente eficaz y lo ha encontrado a través de la conformación de la proteína F en su forma presfusión (Pre-F).
La combinación del antígeno RSVPreF3, con la ayuda del adyuvante AS01E, se ha diseñado para “inducir robustas respuestas celulares y humorales con el objetivo de proteger a los adultos mayores, con y sin comorbilidades”, informa la neumóloga.
El antígeno induce anticuerpos neutralizantes que potencian la inhibición de la replicación viral y el sistema adyuvante favorece la respuesta inmune celular y restablece los niveles de linfocitos T.
En los estudios previos a su aprobación por la FDA y la EMA, que incluyeron la participación de 24.966 personas mayores de 60 años, la vacuna Arexvy, con una sola dosis, obtuvo una eficacia final estimada en el 82,6 % de los casos.
El objetivo primario de la vacuna consistía en demostrar la prevención de la enfermedad respiratoria del tracto inferior (ETRI) por VRS durante una temporada.
Además, la vacuna resultó eficaz en dos objetivos secundarios: un 71,7 % de prevención de los síntomas del VRS en el tracto respiratorio superior y un 94,1 % en casos graves de infección del tracto inferior (ETRI), aquellos que suelen necesitar hospitalización.
La población del estudio aglutinaba a pacientes con diferentes comorbilidades: epoc (9,1 %), asma (9,6 %), otras enfermedades pulmonares o respiratorias crónicas (17,8 %), insuficiencia cardíaca crónica (3,2 %), diabetes mellitus tipo 1 ó 2 (22,7 %) y enfermedad hepática o renal avanzada (5,4 %), entre otras.
“En cuanto a los efectos secundarios, no se detectaron diferencias graves entre las personas vacunadas con placebo (sustancia sin acción terapéutica) y las vacunadas con el antígeno RSVPreF3 de Arexvy”, expone.
“Pero estos últimos sintieron dolor localizado, artralgia, cansancio, cefalea, mialgia y debilidad generalizada; acontecimientos de carácter pasajero, y de nivel leve o moderado”, añade.
La línea de investigación del laboratorio Pfizer con Abrysvo se ha centrado también en la conformación de la proteína F en prefusión, pero es una vacuna bivalente y no adyuvada (RSVpreF).
“Toma proteínas tanto del virus respiratorio sincitial tipo A como del tipo B”, distingue.
Participaron 34.284 personas mayores de 60 años (17.215 en el grupo RSVPreF y 17.069 en el grupo de placebo) y el objetivo primario consistía, al igual en sucedió con Arexvy, en evaluar la eficacia en la prevención VRS en ETRI.
“En los casos en los que los pacientes tenían dos o más signos o síntomas se consiguió una eficacia del 66,7 % con una sola dosis… con más de tres síntomas un 85,7 %… Y si la enfermedad que padecían era grave se alcanzó una eficacia del 62,1 %”, resalta.
El dolor fue el efecto secundario local más frecuente y el cansancio, dolor de cabeza y muscular a nivel sistémico, la mayoría de nivel levo o moderado.
El estudio reportó, a su vez, tres casos graves que se han anotado como efectos secundarios posibles en el proceso de comercialización.
La línea de investigación del laboratorio Moderna con mRESVIA se ha centrado, en cambio, en la molécula de ARN mensajero que coficia la proteína de prefusión F.
Al igual que sus compañeras, esta vacuna contra el VRS intentó demostrar la eficacia de una dosis de mRNA-1345 para la prevención ETRI, para lo cual participaron 35.541 personas mayores de 60 años.
“Con dos o más signos o síntomas en el tracto respiratorio inferior, una dosis de mRESVIA demostró una eficacia del 83,7 % frente al VRS… un 82,4 % con tres signos o síntomas y un porcentaje del 68,4 en los casos graves de enfermedad”, resume la médica neumóloga.
Los efectos adversos, evaluados tras el estudio de 2.000 pacientes y siguientes horquillas, se focalizaron en el dolor local y en el cansancio, dolor de cabeza, artralgia y mialgia a nivel sistémtico, en su mayoría pasajeros y de nivel leve o moderado.
“Conclusión, las tres vacunas han demostrado un buen perfil de seguridad y una elevada eficaciá para prevenir la infección de vías respiratorias inferiores (ETRI) por VRS en adultos de 60 o más años, especialmente si padecen comorbilidades”, asegura.
La intervención de la Dra. Elena García Castillo en el videoblog de Neumología, cuyo referente médico es el Dr. Julio Ancochea Bermúdez, jefe del Servicio en el Hospital La Princesa, se incluye en los ciclos de conferencias y seminarios que se imparten a través de la “Cátedra Respira Vida UAM-GSK” patrocinada por la farmacéutica Glaxosmithkline.
La entrada VRS en adultos, prevención con vacunas se publicó primero en EFE Salud.
Ciencia y Salud
Novedades de la nueva ley antitabaco: de las terrazas sin humo al cerco a ‘vapers’


La nueva ley antitabaco, que deberá volver al Consejo de Ministros tras su paso por los órganos consultivos y a partir de entonces, tramitarse en las Cortes Generales, reforma una normativa que data de 20054.
El anteproyecto elevado por el Ministerio de Sanidad al Consejo de Ministros incorpora medidas para fortalecer la prevención, proteger a los colectivos más vulnerables, especialmente los jóvenes, y ofrecer mayor claridad jurídica frente a la proliferación de nuevos productos relacionados con el tabaco que, hasta la fecha, carecían de una regulación específica y adaptada a su naturaleza.
Estas son las principales novedades que introduce el anteproyecto:
Nuevos productos que serán regulados
La futura ley iguala la legislación para tabaco convencional y los nuevos productos, que son:
- El cigarrillo electrónico, con y sin nicotina, incluidos todos sus componentes (cartucho, depósito, dispositivo).
- Las bolsitas de nicotina para uso oral, compuestas total o parcialmente por nicotina natural o sintética, en forma de sobres, polvo o comprimidos.
- Productos a base de hierbas, utilizados para fumar, vaporizar o inhalar, como ‘shishas’ o mezclas vegetales sin tabaco.
- Dispositivos para el consumo de productos calentados, incluidos los que funcionan con tabaco u otros preparados.
Nuevas zonas sin humo y perímetro de 15 metros
El anteproyecto matiza algunas de las prohibiciones ya vigentes y añade algunas nuevas zonas libres de humo:
- Vehículos de transporte con conductor, por ser lugares de trabajo.
- Exteriores de centros sanitarios, educativos, universitarios y sociales.
- En parques infantiles y zonas culturales o deportivas.
- Terrazas de bares, estaciones de transporte, espectáculos y conciertos al aire libre.
- Se refuerza la protección de los entornos prohibiendo fumar en un perímetro que diste menos de 15 metros lineales de los accesos a edificios públicos, centros sanitarios y sociales públicos y privados, educativos, universidades, museos, bibliotecas y otros centros de enseñanza o culturales públicos o privados, centros deportivos públicos o privados y parques o recintos infantiles.
- Prohibición de venta a menores de edad y, por primera vez, también de consumo por parte de este colectivo.
Prohibida publicidad en redes y en festivales
El texto del Ministerio de Sanidad prohíbe expresamente la venta y suministro de cigarrillos electrónicos de un solo uso, y la publicidad y patrocinio en redes y festivales.
- Queda prohibida toda forma de publicidad, promoción y patrocinio, directa o indirecta, incluyendo cualquier tipo de comunicación comercial o promoción de productos del tabaco y productos relacionados, ya sea a través de medios impresos, audiovisuales, digitales, redes sociales, o mediante distribución de muestras o descuentos.

- Se prohíbe la publicidad en equipamientos, instalaciones y mobiliario situados en espacios de uso público o colectivo, incluyendo elementos presentes en bares, discotecas, terrazas u otros establecimientos de ocio. Esto comprende rótulos, carteles, mobiliario urbano o de hostelería que incorpore logotipos, imágenes o referencias a marcas de productos del tabaco o productos relacionados.
- Queda prohibido el patrocinio de actividades, eventos o contenidos por parte de empresas del sector, así como la aparición de marcas vinculadas a estos productos en publicaciones, festivales, actividades culturales o deportivas, tanto presenciales como en entornos digitales.
- Obligación de señalización clara en los espacios donde se prohíbe su uso o consumo.
Infracciones y sanciones
El anteproyecto actualiza las infracciones, cuantías y responsabilidades para adecuarlo a las nuevas medidas.
Da 12 meses a los fabricantes para que adapten sus productos al nuevo marco legal y para permitir el agotamiento de existencias de cigarrillos electrónicos de un solo uso. Las multas por infracción grave serán de hasta 600.000 euros.
Observatorio para la Prevención del Tabaquismo
Tras su supresión en 2014, se crea el Observatorio para la Prevención del Tabaquismo, un órgano de coordinación interadministrativa para el seguimiento de políticas públicas en esta materia, con el objetivo de reforzar la gobernanza y la evaluación en la lucha contra esta epidemia.
La entrada Novedades de la nueva ley antitabaco: de las terrazas sin humo al cerco a ‘vapers’ se publicó primero en EFE Salud.
Ciencia y Salud
Bruselas asegura que Estados Unidos es receptivo a las demandas de la UE en materia farmacéutica

Bruselas (Euractiv.com/.es) – El Comisario europeo de Sanidad, Olivér Várhelyi, ha asegurado en declaraciones a Euractiv que la administración del presidente de Estados Unidos, Donald Trump, está empezando a considerar a la industria farmacéutica un sector único, lo cual alimenta las esperanzas en Bruselas de que se refuerce la cooperación en la materia entre la Unión Europea (UE) y Washington, y que los aranceles a ese sector europeo queden por debajo del 15%.
«Creo que estamos convenciendo cada vez más a nuestros amigos y colegas de Washington de que la industria farmacéutica es completamente distinta de la automovilística y de cualquier otra», comenta Várhelyi en una entrevista en su despacho del edificio Berlaymont, sede de la Comisión Europea en Bruselas.
Aunque los dispositivos médicos europeos están afectados por un arancel estadounidense del 15%, los productos farmacéuticos permanecen de momento exentos de los gravámenes de Trump.
Sin embargo, el presidente de Estados Unidos ha sido tajante al afirmar que esos gravámenes deberían aplicarse pronto; en un momento dado, incluso se habló de aranceles de hasta el 250% para los medicamentos importados.
«Nuestra interpretación del acuerdo es clara: el 15% debe rematarlo», señaló Varhelyi.
El alto funcionario europeo subrayó que Estados Unidos se ha dado cuenta de que el sector farmacéutico innovador está sobre todo en Estados Unidos y Europa, y que hay que protegerlo.
«Compartimos esas empresas (…) espero que, con el tiempo y con nuevos debates por ejemplo sobre cómo podríamos innovar y compartir juntos los beneficios de la innovación común, podamos empezar gradualmente a reducir aún más los aranceles», afirmó Varhelyi.
El húngaro, que se describe a sí mismo como un «centroeuropeo pragmático», también parece haber hecho buenas migas con el secretario de Sanidad, Robert F. Kennedy Jr, polémico por sus opiniones antivacunas.
En el marco de una reciente reunión en Boston, según Várhelyi, acordaron colaborar para abordar retos de salud pública, entre ellos la obesidad, la diabetes y las enfermedades cardiovasculares.
Sin embargo, el comisario subrayó que no comparte el escepticismo de Kennedy sobre las vacunas.
«Tenemos nuestra ciencia. Seguiremos vacunando como hasta ahora (…) al fin y al cabo, la vacunación es un invento europeo de finales del siglo XIX, y nos ha servido realmente bien», concluyó el funcionario europeo.
///
(Editado por Vince Chadwick/Euractiv.com y Fernando Heller/Euractiv.es)
The post Bruselas asegura que Estados Unidos es receptivo a las demandas de la UE en materia farmacéutica appeared first on Euractiv.es.
Ciencia y Salud
El dolor genital durante el coito “no es normal”


“Y el sexo no debería doler… Y si duele, las mujeres tienen que hablarlo y, sobre todo, atenderlo en una consulta especializada, puesto que merecemos disfrutar del sexo sin incomodidad, culpa o miedo“, certifica la sexóloga, sex coach y periodista.
Sentir dolor durante las relaciones sexuales no es algo que se tenga que aguantar y mucho menos normalizar.
De hecho, el ardor, el dolor o la sensación de bloqueo no son normales… Pero en realidad sí son comunes.
Hablamos de molestias habituales cuando sentimos ardor o escozor por resequedad vaginal, dolor persistente durante o después del coito y tensión o contractura involuntaria de los músculos de la zona.
Las causas son diversas: cambios hormonales, medicación pautada, hipertonía de la musculatura (resistencia al estiramiento), ansiedad, miedo al dolor o experiencias sexuales previas negativas.
Todo esto es más común de lo que imaginas. Lo importante es saber que tiene solución, que no tienes por qué vivirlo sola y que puede trabajarse con acompañamiento y con las herramientas adecuadas.

Lisbeth, ¿cuándo debo buscar ayuda médica si tengo dolor durante el sexo?, pregunta Marguerite.
El mejor momento para buscar ayuda es cuando el dolor aparece en tu vida. No esperes a que sea insoportable, a que te lleve a rechazar a tu pareja o incluso a evitar las relaciones sexuales para mantenerte alejada del dolor.
Consulta con tu ginecóloga, con una sexóloga o una fisioterapeuta de suelo pélvico. A veces, con ajustes simples y el acompañamiento adecuado, el cambio será realmente enorme.
El dolor no es parte del sexo. Y tampoco tienes que cargar con él en silencio. Si el sexo duele durante el coito, es porque algo no está bien, así que busca ayuda y date el permiso de volver a disfrutar.
Pero recuerda, el sexo siempre debe ser libre, sano y seguro tanto para las mujeres como para los hombres.
La sexóloga, sex coach y periodista, Lisbeth Calzadilla Meré, forma parte del equipo Sexperimentando que dirige la psicosexóloga Nayara Malnero, terapeuta experta en relaciones de pareja.
La entrada El dolor genital durante el coito “no es normal” se publicó primero en EFE Salud.
-

 Mundo Sociedad2 días
Mundo Sociedad2 díasEl presidente de Kazajistán propone eliminar el Senado y crear un Parlamento unicameral
-

 Mundo Economía2 días
Mundo Economía2 díasEl oro se consolida como activo refugio en máximos históricos, según The Real Money
-

 Mundo Economía2 días
Mundo Economía2 díasEl legado de Javier Hidalgo en Globalia: innovación y transformación digital
-

 Mundo Economía2 días
Mundo Economía2 díasYMANT refuerza su expansión nacional con nuevas sedes en Madrid y Barcelona
-

 Mundo Economía2 días
Mundo Economía2 díasAlquiler sonido Barcelona e Ibiza; la excelencia acústica que transforma eventos en experiencias
-

 Mundo Economía2 días
Mundo Economía2 díasEl acuerdo UE-Mercosur, este lunes bajo la lupa de los ministros de Agricultura en Copenhague
-

 Ciencia y Salud2 días
Ciencia y Salud2 díasHoras de sueño, desayuno, calzado: guía básica para la vuelta al cole
-

 Newswire2 días
Newswire2 díasTCL presenta el TCL NXTPAPER 60 Ultra: el smartphone que combina máximo confort visual con un rendimiento excepcional











