Ciencia y Salud
Qué son los endocanabinoides, la sustancia similar al THC de la marihuana
la sustancia similar al THC de la marihuana que producimos los humanos (y qué efecto tienen en nuestro cuerpo)

En las últimas dos décadas, la sociedad ha prestado mucha atención a la marihuana.
A principios de 2023, se legalizó para uso recreativo en 21 estados de Estados Unidos y en Washington, D.C., y su uso con fines médicos ha crecido significativamente en los últimos 20 años.
Pero pocas personas saben que el cuerpo humano produce naturalmente sustancias químicas similares al delta-9-tetrahidrocannabinol, o THC, el compuesto psicoactivo de la marihuana, que proviene de la planta Cannabis sativa.
Estas sustancias se denominan endocannabinoides y se encuentran en todas las especies de vertebrados.
Evolutivamente, la aparición de endocannabinoides en animales vertebrados se dio 575 millones de años antes que la del Cannabis sativa.
Es como si el cuerpo humano tuviera su propia versión de una plántula de marihuana en su interior, produciendo constantemente pequeñas cantidades de endocannabinoides.

La similitud de los endocannabinoides con el THC y su importancia en el mantenimiento de la salud humana han despertado un gran interés entre los científicos, que ya estudian a fondo su papel en la salud y las enfermedades para usarlos con objetivos terapéuticos en el tratamiento de enfermedades humanas.
El THC se identificó por primera vez en 1964 y es uno de los más de 100 compuestos que se encuentran en la marihuana y que forman parte de lo que se conoce como cannabinoides.
Son fundamentales
Los endocannabinoides no se descubrieron hasta 1992.
Desde entonces, la investigación ha revelado que son fundamentales para muchas funciones fisiológicas importantes que regulan la salud humana.
Un desequilibrio en la producción de endocannabinoides, o en la capacidad de respuesta del cuerpo a ellos, puede provocar trastornos clínicos importantes, como la obesidad y enfermedades neurodegenerativas, cardiovasculares e inflamatorias.
Los inmunólogos llevamos más de dos décadas estudiando los efectos de los cannabinoides de la marihuana y los endocannabinoides de los vertebrados sobre la inflamación y el cáncer.

La investigación en nuestro laboratorio ha demostrado que los endocannabinoides regulan la inflamación y otras funciones inmunitarias.
¿Qué es el sistema endocannabinoide?
Existe una variedad de tejidos en el cuerpo, incluidos el cerebro, los músculos, el tejido adiposo y las células inmunitarias, que producen pequeñas cantidades de endocannabinoides.
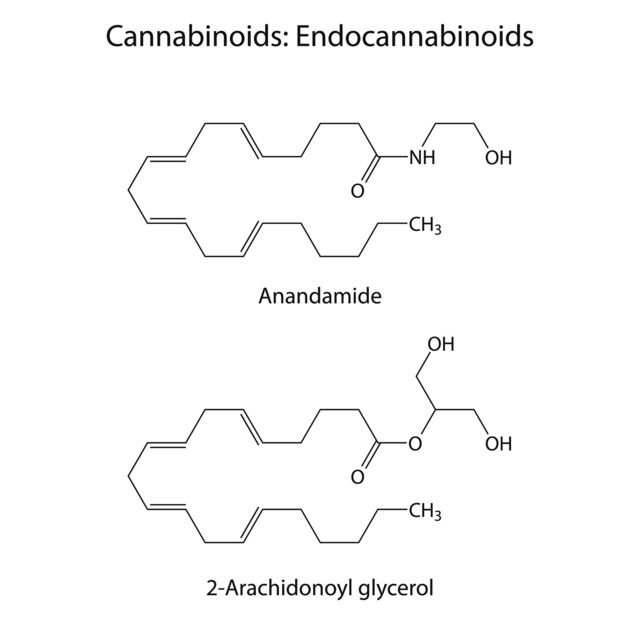
Hay dos tipos principales de endocannabinoides: anandamida o AEA y 2-araquidonoil glicerol, conocido como 2-AG.
Ambos pueden activar los receptores de cannabinoides del cuerpo, que reciben y procesan señales químicas en las células.
Uno de estos receptores, llamado CB1, se encuentra predominantemente en el cerebro.
El otro, llamado CB2, se encuentra principalmente en las células inmunitarias.
Es principalmente a través de la activación de estos dos receptores que los endocannabinoides controlan muchas funciones corporales.
Los receptores se pueden comparar con una «cerradura» y los endocannabinoides con una «llave» que puede abrir la cerradura y acceder a las células.
Todos estos receptores y moléculas endocannabinoides juntos se conocen como el sistema endocannabinoide.
La planta de cannabis contiene otro compuesto llamado cannabidiol o CBD, que se ha vuelto popular por sus propiedades medicinales.
A diferencia del THC, el CBD no tiene propiedades psicoactivas porque no activa los receptores CB1 en el cerebro.
Tampoco activa los receptores CB2, por lo que su acción sobre las células inmunitarias es independiente de los receptores CB2.

Papel de los endocannabinoides en el cuerpo
La sensación eufórica de «subidón» que experimentan las personas cuando usan marihuana proviene del THC que activa los receptores CB1 en el cerebro.
Pero cuando los endocannabinoides que produce el cuerpo activan los receptores CB1, en comparación, no provocan esa sensación.
Una de las razones es que el cuerpo los produce en cantidades más pequeñas que la cantidad típica de THC en la marihuana.
La otra es que ciertas enzimas los descomponen rápidamente después de que realizan sus funciones celulares.
Sin embargo, cada vez hay más pruebas de que ciertas actividades pueden liberar endocannabinoides que elevan el estado de ánimo.
Algunas investigaciones sugieren que la sensación de euforia y relajación que se obtiene después del ejercicio, llamada «subidón del corredor», es el resultado de la liberación de endocannabinoides en lugar de endorfinas, como se pensaba anteriormente.

Los endocannabinoides regulan varias funciones corporales como el sueño, el estado de ánimo, el apetito, el aprendizaje, la memoria, la temperatura corporal, el dolor, las funciones inmunitarias y la fertilidad.
Controlan algunas de estas funciones al regular la señalización de las células nerviosas en el cerebro.
Normalmente, las células nerviosas se comunican entre sí en uniones llamadas sinapsis.
El sistema endocannabinoide del cerebro regula esta comunicación en las sinapsis, lo que explica su capacidad para afectar una amplia gama de funciones corporales.
El elixir de endocannabinoides
La investigación en nuestro laboratorio ha demostrado que ciertas células del sistema inmunitario producen endocannabinoides que pueden regular la inflamación y otras funciones inmunitarias a través de la activación de los receptores CB2.
Además, hemos demostrado que los endocannabinoides son muy efectivos para disminuir los efectos debilitantes de las enfermedades autoinmunes.
Estas son enfermedades en las que el sistema inmunológico se vuelve loco y comienza a destruir los órganos y tejidos del cuerpo.

Los ejemplos incluyen esclerosis múltiple, lupus, hepatitis y artritis.
Investigaciones recientes sugieren que la migraña, la fibromialgia, el síndrome del intestino irritable, el trastorno de estrés postraumático y la enfermedad bipolar están relacionados con niveles bajos de endocannabinoides.
También el Parkinson
En un estudio de 2022, los investigadores descubrieron que un defecto en un gen que ayuda a producir endocannabinoides provoca la aparición temprana de la enfermedad de Parkinson.
Otro estudio de 2022 vinculó el mismo defecto genético con otros trastornos neurológicos, incluido el retraso en el desarrollo, el control muscular deficiente y los problemas de visión.
Otra investigación ha demostrado que las personas con una forma defectuosa de los receptores CB1 experimentan una mayor sensibilidad al dolor, como migrañas, y sufren trastornos del sueño y de la memoria y ansiedad.

El parecido entre la marihuana y los endocannabinoides
Creemos que las propiedades medicinales del THC pueden estar relacionadas con la capacidad de la molécula para compensar una deficiencia o defecto en la producción o funciones de los endocannabinoides.
Por ejemplo, los científicos han descubierto que las personas que experimentan ciertos tipos de dolor crónico pueden tener una producción reducida de endocannabinoides.
Las personas que consumen marihuana con fines medicinales reportan un alivio significativo del dolor.
Debido a que el THC en la marihuana es el cannabinoide que reduce el dolor, puede ayudar a compensar la disminución de la producción o las funciones de los endocannabinoides en dichos pacientes.
Descifrar el papel de los endocannabinoides sigue siendo un área emergente de investigación en salud.
Ciertamente, se necesita mucha más investigación para descifrar su papel en la regulación de diferentes funciones en el cuerpo.
En nuestra opinión, también será importante continuar desentrañando la relación entre los defectos en el sistema endocannabinoide y el desarrollo de diversas enfermedades y trastornos clínicos.
Creemos que las respuestas podrían ser muy prometedoras para el desarrollo de nuevas terapias que utilicen los propios cannabinoides del cuerpo.
Ciencia y Salud
EFE Salud recibe un premio de la Real Academia de Medicina por su especial sobre el cáncer de mama
EFE Salud recibió este martes el premio de la Real Academia Nacional de Medicina de España (RANME) por su labor comunicativa, informativa y divulgativa, reflejadas en trabajos como el publicado el pasado 19 de octubre con motivo del Día Mundial contra el Cáncer de Mama.
La periodista de EFE Salud Ana Soteras fue la encargada de recoger el galardón, compartido en la presente edición con la doctora Mónica Lalanda Sanmiguel.
Soteras, Berta Pinillos y María Abad firman el trabajo sobre el cáncer de mama, que en diferentes formatos y con una identidad visual específica se centró en la incidencia de este tipo de cáncer en mujeres jóvenes.

Para ello, las periodistas de la Agencia EFE desgranaron datos y contexto y entrevistaron a una mujer superviviente, a la psicooncóloga María Die Tril y a las doctoras e investigadoras María José Echarri y Elena López Miranda.
Las visiones de la ciencia médica y del acompañamiento clínico, y el testimonio de supervivencia, retrataron un panorama de avances y superación en un especial que contó con el patrocinio de la farmacéutica Roche.
Premios que reconocen investigaciones y trayectorias
La entrega del premio ha tenido lugar dentro de la solemne sesión inaugural del curso académico 2026, celebrada en Madrid.
Además del discurso inicial, a cargo del doctor José Ramón Berrazueta Fernández sobre la reducción de la mortalidad cardiovascular, los premios anuales de la RANME han marcado el acto.
Destinados, según recalca la propia Real Academia, a reconocer «el trabajo y la trayectoria de los profesionales de la medicina española, así como de aquellos que se dedican a darle visibilidad», los galardones se dividen en 12 categorías, repartidas a su vez entre las que premian investigaciones y las que distinguen cometidos profesionales.
Entre dichos premios ha destacado la medalla y el ingreso en la institución del jefe del Servicio de Hematoncología Pediátrica del Hospital Universitario La Paz de Madrid y profesor acreditado y catedrático de la Universidad Autónoma de Madrid, Antonio Pérez Martínez.
La entrada EFE Salud recibe un premio de la Real Academia de Medicina por su especial sobre el cáncer de mama se publicó primero en EFE Salud.
Ciencia y Salud
¿Testosterona contra la pérdida de deseo sexual en las mujeres? Falta más evidencia y hay efectos secundarios
Generalmente, se identifica a los estrógenos como las hormonas sexuales femeninas y a la testosterona como la masculina, pero lo cierto es que mujeres y hombres producimos ambas, pero en distintos niveles. Aunque la bajada de testosterona en las mujeres puede afectar a su deseo sexual, tratar con suplementos de esta hormona no es una práctica clínica habitual, hace falta más investigación y, además, puede acarrear efectos secundarios.
La función de la testosterona es la virilización o desarrollo de las características masculinas que comienza en el desarrollo fetal y se dispara en la pubertad, al igual que hacen los estrógenos en el proceso de femenización, explica a EFE Salud el endocrinólogo Pablo Fernández Collazo, miembro del Grupo Gónada, Identidad y Diferenciación Sexual (GIDSEEN) de la Sociedad Española de Endocrinología y Nutrición (SEEN)
Aunque el papel principal sea el ámbito sexual, estas hormonas también actúan en el resto del organismo y lo normal es que desciendan con la edad.
Las hormonas en la mujer
Los estrógenos en la mujer, además de regular el ciclo menstrual, favorecen su salud ósea y tienen un cierto efecto protector en el metabolismo lipídico, “en cómo maneja el cuerpo las grasas”, explica el doctor
La menopausia, con la bajada de estrógenos, contribuye a aumentar el riesgo cardiovascular y la pérdida de densidad ósea (osteoporosis), y puede generar sofocos, falta de libido, sequedad vaginal o insomnio.
La testosterona en las mujeres, presente en niveles muy inferiores a los estrógenos, también contribuye en menor escala a la masa muscular y ósea y afecta asimismo a su deseo sexual.
Las hormonas en el hombre
Además de la virilización o desarrollo de las características masculinas, la testosterona en el hombre aumenta la masa muscular, la densidad ósea y la hemoglobina.
De manera individual, no como regla general, puede tener efectos en el comportamiento masculino y más exceso de testosterona se puede asociar a “mayor tendencia a la agresividad y la competitividad”, explica el endocrino, que también menciona las fluctuaciones de ánimo que los estrógenos pueden provocar en las mujeres en el ciclo menstrual.
Con la edad, el hombre también tiene un descenso de testosterona: “No es tan brusco como la menopausia, el descenso es más variable, más paulatino y relacionado con la edad. No es equivalente a la bajada de los estrógenos en la mujer”.
Por su parte, la función de los estrógenos en el hombre es menos conocida, aunque sí pueden tener alguna influencia en la salud ósea y en la fertilidad.
¿Qué ocurre si los niveles de estas hormonas están elevados?
Si biológicamente se produce un desequilibrio y el hombre tiene niveles elevados de estrógenos se puede producir “una cierta feminización”, es decir, crecimiento mamario, lo que se conoce como ginecomastia; tendría afectación en la función sexual y podría haber una redistribución de la grasa corporal (más en los glúteos), cambios en la piel y menos vello de forma leve.
En el caso contrario, cuando los niveles de testosterona están por encima de lo normal en la mujer, se produce virilización con vello facial, alteraciones menstruales o aumento de la masa muscular.

¿Déficit de testosterona en las mujeres?
La bajada de los estrógenos en la menopausia es un proceso con amplia evidencia científica y se puede compensar con diferentes tratamientos, como por ejemplo la terapia hormonal sustitutiva, siempre en función del perfil de la paciente y bajo supervisión médica.
También puede haber un descenso normal de testosterona en las mujeres, asociado a la edad. Pero considerar que esta bajada es un déficit de testosterona es algo controvertido a pesar de que se habla en distintos foros y se proponen algunos tratamientos.
“Es un tema que los endocrinólogos vemos con preocupación”, asegura Pablo Fernández Collazo.
Y explica que los niveles de testosterona en las mujeres son tan bajos que las técnicas con las cuentan determinados hopsitales, ya que no todos tienen, la miden de forma inexacta.
Y además, los niveles hormonales son muy fluctuantes en una misma persona.
Sí es posible que la mujer en la menopausia y ante un descenso normal también de testosterona, puede tener falta de deseo sexual, peor respuesta sexual o fatiga, algo común con la pérdida de estrógenos en esa etapa.
Atribuir esos efectos a un “déficit de testosterona como se hace en algunos foros”, apunta el médico, no es exacto y tratar de medirlo “no es algo que se haga de rutina, sino en casos seleccionados y por personal muy cualificado“.
“Hay que mandar un mensaje muy importante: es algo que existe, que es una opción, pero para casos muy concretos, muy seleccionados, que tiene que evaluar un especialista”, recalca.

Terapias con testosterona
Y existen algunas terapias “que están empezando, que están teniendo mucho furor en algunos foros», pero la realidad es que, en España, «no hay ninguna formulación de testosterona que tenga indicación en ficha técnica» para contrarrestar la falta de libido en las mujeres .
«Si se prescribe con esta indicación debe advertirse a la paciente y que firme un consentimiento», puntualiza el endocrino.
Y precisa: «En mujeres, la dosis sustitutiva de testosterona es de 1/10 de la de varón, aproximadamente.
No tenemos formulaciones de testosterona comercializadas en España que aporten esa cantidad».
Fernández Collazo aclara que los intentos de comercializar una «viagra femenina», con poco éxito, en general no son preparados basados en testosterona.
Además, esos tratamientos de suplementación en la mujer tienen el riesgo de efectos secundarios no deseados, como la virilización que conlleva la aparición de vello, sobre todo en la cara, el agravamiento de la voz, aumento de la masa muscular y alteraciones en la piel.
El portavoz de la GIDSEEN afirma: “Antes de hablar de suplementaciones hormonales o de cómo subir el nivel de hormonas, lo importante es llevar una vida sana, es determinante para mantener buenos niveles hormonales”.
Dieta equilibrada, ejercicio físico regular, mantener un peso saludable, descansar y dormir bien y evitar el estrés, son los hábitos de vida que recomienda en el endocrinólogo de la SEEN.
La entrada ¿Testosterona contra la pérdida de deseo sexual en las mujeres? Falta más evidencia y hay efectos secundarios se publicó primero en EFE Salud.
Ciencia y Salud
Cirugía de mama: con diseño, seguridad y prótesis adecuadas
«Ante cualquier intervención en cirugía de mama, debemos planificar nuestro trabajo quirúrgico en función de un diseño basado en la forma, la simetría, el movimiento, la naturalidad y, sobre todo, la armonía necesaria con el resto del cuerpo de cada mujer», destaca el Dr. José María Pedraza Abad, cirujano plástico de la Clínica Imema de Madrid.
«Con este diseño previo, meticuloso y sustentando en la seguridad de la paciente, no sólo conseguiremos el resultado final satisfactorio que la mujer desea y está buscando, sino que estableceremos las claves anatómicas precisas para que el paso del tiempo no envejezcan sus nuevos pechos y sea feliz en los años venideros», opina.
Una mama de aspecto normal, de tamaño variable, simétrica a la vista de su par y ubicada sobre el músculo pectoral mayor, tendrá distribuido el tejido interno o el implante mamario, en su caso, con predominio en el polo inferior.
Su forma será redondeada y se visualizará una distancia adecuada entre la estructura de la areola-pezón y el surco submamario (límite inferior de la mama), manteniéndose idealmente por encima de la altura de este surco, que tiene una naturaleza ligamentosa.
Una cirugía de mama deberá recomponer el aspecto estético jovial de los senos de la mujer, minimizando el efecto del envejecimiento sobre los tejidos internos que sujetan cada mama.
El Dr. José María Pedraza Abad responde a diferentes cuestiones que EFEsalud le plantea en una entrevista con el interés informativo centrado en aquellas mujeres que decidan realizarse una mamoplastia de aumento, con implantes, de reducción, para aliviar molestias, o una mastopexia, elevación de senos caídos.
¡ATENCIÓN!, el reportaje audiovisual y fotográfico puede afectar a su sensibilidad.

Tanto la asimetría de las mamas como su decaimiento, el tamaño reducido o un exceso mamario, al igual que sucede en casos de mamas tuberosas o por una malposición de implantes mamarios, pueden ser desencadenantes de cierta inestabilidad emocional en las mujeres, lo que a su vez podrá interferir en sus relaciones de pareja.
Dr. Pedraza Abad, ¿qué características físicas condicionan el diseño de una cirugía de mama?
Todos ellas estarán relacionadas con la forma de ambas mamas, la calidad de la piel, el ancho de su tórax, la edad de la paciente, la caída o ptosis, el consumo de algunas sustancias, como el tabaco, y los deseos que ellas tienen sobre el volumen y la elevación del pecho.
El diseño de la cirugía estará condicionado, a su vez, por el estado de la glándula de la paciente, la distancia entre su esternón y el pezón, la distancia entre la clavícula y la posición del pezón y el nivel del surco inframamario (pliegue natural que marca el límite inferior del seno al tocar el tórax).
Es muy importante analizar al detalle todos estos factores, ya que influirán en la selección de los implantes (forma, tamaño y componentes), que serán seleccionados junto a la paciente, para que se comporten de forma idónea a lo largo del tiempo.
Por tanto, el diseño en cirugía de mama, en comunión con la paciente, fijará cómo se verán las mamas, cómo se moverán, cómo se sentirán y cómo envejecerán sin contratiempos.
Con toda esta información, siempre antes de entrar a un quirófano, determinaremos el tipo y la técnica de cirugía que vamos a practicar, donde se incluirá el diseño de las cicatrices imprescindibles, otra de las grandes preocupaciones de la mujer.
¿Y estas cicatrices quedarán ocultas a la vista o la curiosidad?
En primer lugar, la cicatrización definitiva de las incisiones tras una cirugía de mama (inframamarias, periareolares y axilares, dependiendo de la técnica elegida) es un proceso fisiológico que termina en torno al año de la intervención quirúrgica.
Entonces, las cicatrices serán más o menos visibles en función de cómo responda la paciente durante ese tiempo de recuperación postoperatoria y de cómo cuide su piel día a día. En la mayoría de los casos las cicatrices serán muy poco visibles.
Entonces, Dr. Pedraza ¿qué diferencia existe entre una cirugía de mama correcta y una cirugía de mama verdaderamente bonita?
La diferencia básica está en cómo habremos planificado y ejecutado la cirugía de mama. La clave está en realizar todos estos pasos previos que hemos descrito para un eficaz, seguro y correcto diseño.
En Clínica Imema creemos que para ver y sentir la diferencia entre una cirugía correcta y una cirugía bonita las mujeres deben profundizar en el cómo se lleva a cabo la cirugía de mama, no sólo quedándonos en el qué se hace en la intervención.
Para concluir, doctor, ¿la cirugía plástica se adapta al deseo de las mujeres o son las mujeres las que se tienen que adaptar a la cirugía plástica?
La realidad es que se trata de una simbiosis en la zona de lo posible. Tratamos de adaptarnos a los deseos de las mujeres, pero hay algunos factores condicionantes que las pacientes deben entender para poder quedar satisfechas con el resultado de su cirugía de pecho.
En cualquier caso, para mí lo más importante es la sonrisa de las pacientes después de la intervención de cirugía de mama.
Mañana, miércoles 14 de enero, añadiremos a este reportaje una entrevista a la Dra. María Lema Tomé, anestesióloga y reanimadora de la Clínica Imema, quien nos ofrecerá los secretos de la seguridad física de las mujeres que deciden realizarse una cirugía de mama.

Y el jueves 15 de enero publicaremos una segunda entrevista con el Dr. Pedraza Abad sobre los implantes o prótesis en cirugía de mama.
La entrada Cirugía de mama: con diseño, seguridad y prótesis adecuadas se publicó primero en EFE Salud.


















