Ciencia y Salud
¿Qué es el fallo ovárico prematuro?
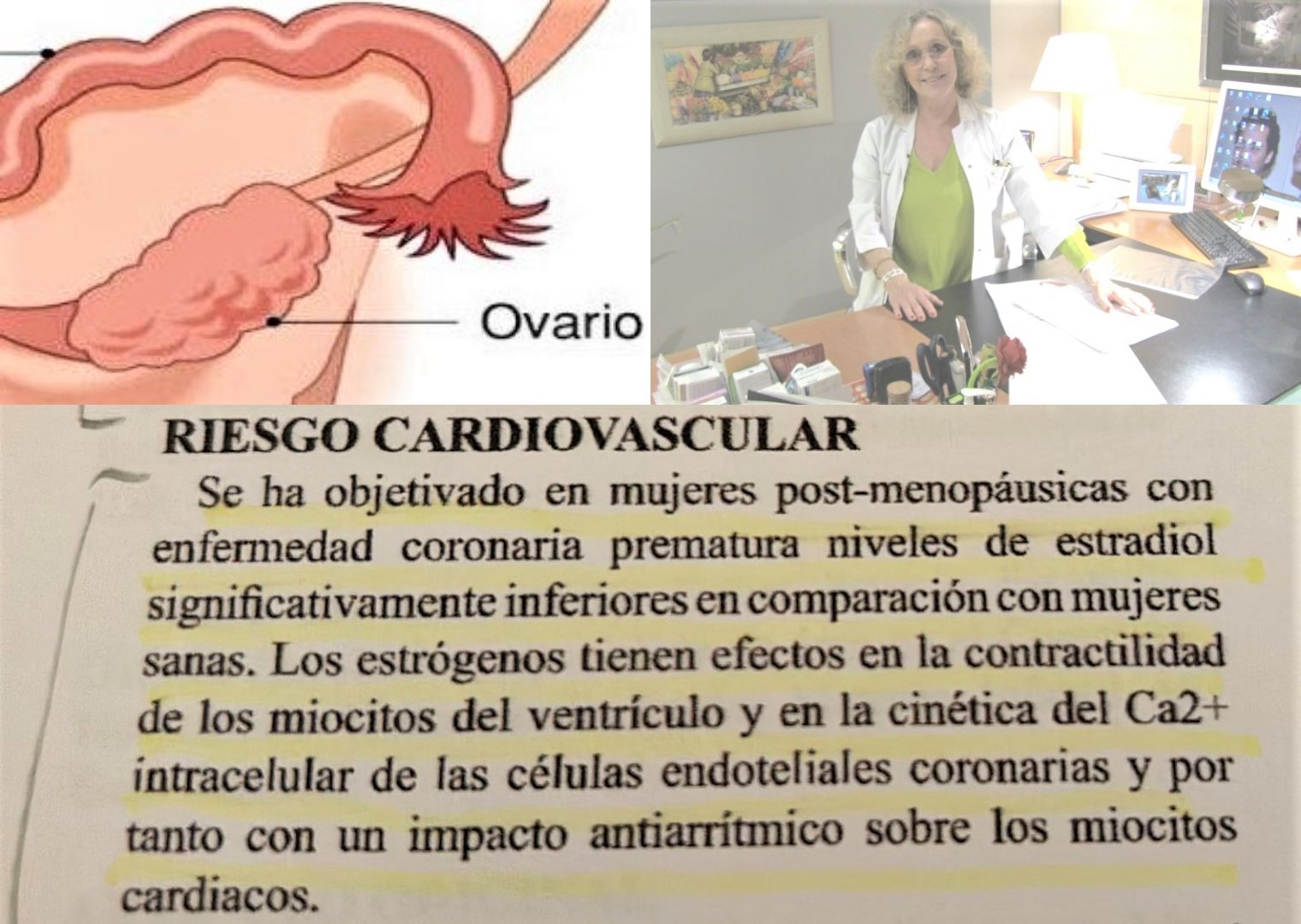
“Este fallo ovárico conlleva que el organismo deje de producir estrógenos (hormonas sexuales esteroideas) y, por tanto, que desaparezca la menstruación (amenorrea) antes de lo habitual”, añade la experta catalana en calidad de vida de las mujeres.
“Además, se quedan estériles, es decir, no podrán tener hijos o hijas; y, a medida que cumplen años, sufrirán consecuencias físicas y emocionales importantes”, advierte.
La pérdida de los estrógenos, factor clave de la etapa menopáusica, suprime el escudo protector del corazón de la mujer, favoreciendo la llegada de la hipertensión, la diabetes, la dislipemia, la obesidad y el desarrollo de la ateroesclerosis.
La menopausia está asociada a un aumento de entre el 10 y el 15 % del LDL (lipoproteínas de baja densidad); de hecho, el 77,6 % de las mujeres mayores de 65 años tiene hipercolesterolemia.
“Y al igual que sucede en la etapa menopáusica, las mujeres que padecen fallo ovárico prematuro pueden presentar un mayor riesgo de infarto de miocardio y de muerte debido a esta pérdida de función en sus ovarios”, recalca.
Esta situación orgánica, más aún cuando se suman hábitos de vida como el tabaquismo, sobrepeso y sedentarismo, junto al estrés, puede iniciar la cuenta atrás de una bomba de relojería en el cuerpo femenino.
Portada del monográfico “Insuficiencia Ovárica Prematura” auspiciado por la Asociación Española para el Estudio de la Menopausia (AEEM); documento de “consenso” basado en diferentes artículos de investigación publicados a nivel internacional con el que fija su criterio profesional la ginecóloga Carmen Sala en la terapéutica del fallo ovárico prematuro.
¿Y el diagnóstico del fallo ovárico es fácil?
“Pues sí, sí, sí -certifica-; sólo con que venga la señora a la consulta de Gine-3 y me diga, por ejemplo: “Hace ocho meses que no me baja la regla y sospecho que tengo lo mismo que mi madre, que perdió la regla a los 36 años”.
Tan importante es la historia familiar de una mujer joven como que el diagnóstico sea correcto y se realice oportunamente, puesto que la insuficiencia ovárica prematura se estima que afecta al 1 % de la población femenina.
Detrás de la IOP pueden estar la herencia genética, trastornos autoinmunes, cirugías (ooforectomía y quistectomía), infecciones (inflamación de uno o los dos ovarios debida a las paperas, tuberculosis, malaria, citomegalorirus, varicela), la quimioterapia, la radioterapia y la embolización de los vasos sanguíneos ovarícos.
Otras muchas veces la causa no es identificable y en algún caso se puede asociar a tóxicos ambientales.
El fallo ovárico prematuro se confirmará mediante diferentes pruebas y dos marcadores analíticos: el valor de la hormona estimulante del folículo (FSH) y la determinación del 17 beta estradiol.
“La FSH se produce en la hipófisis -glándula pituitaria- y sirve para hacer funcionar al ovario; cuanto más alto es su valor menos funciona el ovario. Con el 17 beta estradiol se comprueba la capacidad ovárica de producir ovocitos“, describe a grandes rasgos.
Una vez confirmada la patología convine valorar la posibilidad de reproducción en aquellas mujeres que deseen quedarse embarazadas, entre un 1,5 y un 10 %, puesto que la función ovárica se puede recuperar de forma intermitente en hasta un 25 % de los casos.
“Pedimos una prueba de la hormona antimulleriana (AMH) para valorar su reserva ovárica con el fin de de aconsejar a la mujer IOP alguna técnica de reproducción asistida antes de comunicarles, irremediablemente, el colofón de su vida gestacional“, expone la Dr. Sala.
Consecuencias del fallo ovárico en una mujer joven
En general, su calidad de vida empeora, por lo que necesitan un plan personalizado para manejar la nueva situación vital.
“Se inician los trastornos del estado de ánimo y llegan las disfunciones sexuales, como la atrofia vulvovaginal y el síndrome genitourinario (sequedad vaginal, incontinencia urinaria, etc.), como sucede durante la menopausia”, relaciona.
“Y a la vez, acontecen otros dos riesgos ocultos, pero devastadores: mayor incidencia de enfermedad cardiovascular y pérdida de resistencia ósea”, concreta.
El abordaje de la IOP tiene que ser integral, promoviendo la vida saludable: dieta sana, ejercicio moderado diario, abandonar el hábito tabáquico, cuando sea el caso… y añadir calcio o vitamina D si fuera preciso.
La aceptación de la insuficiencia ovárica prematura se hace más complicada cuando la paciente no tiene antecedentes maternos de menopausia precoz:
– ¡Cómo que no me funciona el ovario!… ¿Pero esto qué es, una menopausia?, espetan sorprendidas.
– No, es un fallo ovárico prematuro; no una menopausia… Para ellas es algo similar a una conmoción.
Pero no queda ahí la sorpresa.
– Te recomiendo un tratamiento hormonal.
– ¡Ah, no; yo hormonas, no!
– Debes empezar con la terapia hormonal sustitutoria lo antes posible, ya que cada mes, cada año que pase sin hormonarte el deterioro físico será mayor.
– ¿Y cuánto tiempo debo estar tomando hormonas?
– Hasta los 50 ó 51, la edad media de una mujer en fase de menopausia normal.
– ¡Diez años!
– Sí, diez años. Y la terapia siempre será con THS.
Hormonas para tratar la insuficiencia ovárica
“Antes de nada, quiero aclarar que la acupuntura, ser vegetariano o la intervención de las medicinas alternativas no curan ni alivian la IOP. No sirven para nada en esta patología. Sólo se soluciona con terapia hormonal sustitutoria (THS)”.
La THS en pacientes con fallo ovárico prematuro pretende sustituir mediante terapia estrogénica y gestagénica la función normal del ovario hasta la edad normal de la menopausia.
¿Y qué riesgos tiene la terapia hormonal sustitutoria?
“En cuanto al temido cáncer de mama, no existe riesgo aumentado en mujeres IOP que toman este tipo de hormonas, siempre después de los correspondientes estudios, pruebas y análisis previos. No aumenta la posibilidad de cáncer de mama”, afirma desde su experiencia clínica.
“Aún así, debo subrayar que la THS está contraindicada en mujeres que hayan sido tratadas y operadas de cáncer de mama o en aquellas otras que sean portadoras de la mutación del gen BRCA 1 y 2”, especifica la ginecóloga.
Pero la Dra. Carmen Sala Salmerón quiere centrarse hoy en las consecuencias de la IOP en el sistema cardivascular; motivo por el cual lee y destaca algunos párrafos del artículo “Salud cardiovascular en pacientes con insuficiencia ovárica prematura, manejo de las consecuencias a largo plazo” que se incluye en el monográfico.
“Se ha postulado que las mujeres con insuficiencia ovárica prematura (IOP) pueden presentar mayor riesgo de ECV y muerte debido a la pérdida de función ovárica y la consecuente deficiencia de estrógenos endógenos.
Se ha objetivado en mujeres post-menopáusicas con enfermedad coronaria prematura niveles de estradiol significativamente inferiores en comparación con mujeres sanas.
En la actualidad, la evidencia es insuficiente para recomendar la terapia hormonal sustitutiva (THR) con el sólo propósito de prevenir enfermedad cardiovascular, aunque los datos sugieren que la IOP se asocia a aumento de mortalidad por cardiopatía isquémica y reducción de la esperanza de vida si no se administra tratamiento.
A pesar de la falta de estudios longitudinales, la recomendación de inicio precoz de THS se recomienda en mujeres con diagnóstico de IOP para disminuir el riesgo de enfermedad cardiovascular. La THS deberá continuar hasta la edad media de menopausia natural.
Hay una relación inversa entre la edad de la menopausia natural y la mortalidad cardiovascular. Se ha descrito que el riesgo de cardiopatía isquémica aumenta en un 80% en pacientes con IOP respecto a las mujeres cuya menopausia se establece a partir de los 49-55 años, con una disminución del riesgo de mortalidad cardiovascular del 2% por cada año de retraso en el inicio de la menopausia“.
“Así que, por favor, cuando vayáis a vuestra ginecóloga o ginecólogo no neguéis con rotundidad la posibilidad de recibir terapia hormonal sustitutoria, especialmente porque previene o alivia diferentes trastornos físicos y psíquicos que os amargarían un buen número de años dulces”, concluye.
La entrada ¿Qué es el fallo ovárico prematuro? se publicó primero en EFE Salud.
Ciencia y Salud
Uno de cada siete niños en México sufre retraso en crecimiento por pobreza y desigualdad


En el marco del Día Mundial del Crecimiento Infantil, que se celebra cada 20 de septiembre, Luis Ortiz Hernández, profesor del Departamento de Atención a la Salud de la Universidad Autónoma Metropolitana (UAM), señala a EFE que la pobreza y la desigualdad son las principales causas de una estatura baja en México.
“Hasta hace poco, la mitad de los hogares eran pobres, lo que limita el acceso a alimentación saludable, sobre todo productos de origen animal que son fundamentales para el crecimiento”, explica.
Relación pobreza – dieta
Sus estudios muestran que los hogares pobres suelen consumir más alimentos económicos como arroz, maíz, trigo, aceite o azúcar, y menos productos de origen animal como carne, pescado y leche.
“Aunque consuman más calorías, no obtienen los nutrientes necesarios para crecer, como la proteína de origen animal”, aclara.
El retraso en el crecimiento también puede estar relacionado con causas médicas, como la deficiencia de la hormona de crecimiento, presente en aproximadamente uno de cada 3.800 niños. Esta hormona, producida por la glándula pituitaria, estimula el desarrollo infantil y mantiene los tejidos y órganos.

La identificación temprana y el tratamiento con terapias de reemplazo de hormona biosintética son fundamentales para mejorar los resultados, según la empresa de salud Novo Nordisk México.
La compañía destaca que los niños que inician el tratamiento de forma temprana pueden obtener mayores beneficios que aquellos que lo comienzan más tarde.
“Es muy importante que, al notar cualquier síntoma que indique un retraso en el crecimiento, acudan con un endocrinólogo pediatra para realizar las pruebas de diagnóstico necesarias”, remarca Angélica Licona, gerente médico senior de enfermedades raras de Novo Nordisk México.
Además, Hernández subrayó que los efectos de la desnutrición durante la infancia perduran toda la vida, señalando que reduce el desarrollo cognitivo y la capacidad para aprender, limitando la movilidad social y las oportunidades laborales futuras.
“Programas como la alimentación escolar son clave para garantizar una dieta variada y equilibrada, que incluya productos de origen animal que muchas familias con bajos recursos no pueden proporcionar. Cualquier política que reduzca la pobreza y la desigualdad tendrá efectos positivos en la estatura y el desarrollo de los niños”, aseguró.
El retraso en el crecimiento, problema a escala mundial
A nivel mundial, la OMS estima que 144 millones de niños menores de cinco años en el mundo viven con retraso en el crecimiento, lo que representa cerca del 22 % de la población infantil.
América Latina ha registrado descensos en las últimas décadas, pero persisten brechas importantes, sobre todo en zonas rurales y comunidades indígenas, según la OMS y el Fondo de las Naciones Unidas para la Infancia (Unicef, por sus siglas en inglés).
La reducción de la desnutrición infantil forma parte de los Objetivos de Desarrollo Sostenible (ODS) de la ONU, que plantean erradicar todas las formas de malnutrición hacia 2030. Sin embargo, factores como la inflación alimentaria y los efectos del cambio climático han ralentizado los avances.
Expertos coinciden en que enfrentar el retraso en el crecimiento requiere acciones integrales que combinen diagnósticos oportunos de problemas endocrinológicos, programas de nutrición, acceso a servicios de salud, agua potable y saneamiento.
La entrada Uno de cada siete niños en México sufre retraso en crecimiento por pobreza y desigualdad se publicó primero en EFE Salud.
Ciencia y Salud
El renovado plan de trasplantes de la UE se tiene que adaptar a la demografía y al perfil de los pacientes

Bruselas (Euractiv.com/.es) – La política de trasplantes en la Unión Europea (UE) vuelve a estar en el foco de atención tras casi una década de olvido, aunque los expertos advierten de que cualquier Plan de Acción renovado del bloque comunitario tiene que abordar los cambios demográficos de los donantes, una asignación de órganos más justa y la codificación de las nuevas tecnologías, entre otros retos.
Los pacientes trasplantados, muchos de los cuales se dieron cita este verano en los Juegos Mundiales del Trasplante de Dresde, Alemania, también llaman la atención sobre la necesidad igualmente urgente de rehabilitación, educación y seguimiento a largo plazo.
«Los cambios más urgentes en las políticas y los sistemas deberán centrarse en los cambios demográficos de nuestros grupos de donantes, en la mejor manera de asignar los órganos de forma justa y eficiente y en cómo comprender mejor y repercutir en la utilización de los órganos mediante análisis más exhaustivos», aseguran sus portavoces.
También es preciso «codificar los importantes avances tecnológicos en la donación de órganos para garantizar la confianza (…)», explica a Euractiv la Dra. Nicole Turgeon, jefa de la División de Cirugía de Trasplantes y profesora del Departamento de Cirugía y Cuidados Perioperatorios de la Universidad de Texas en Austin.
Peligro de las listas de espera
Solamente en 2023, se añadieron 56.032 nuevos pacientes a las listas de espera europeas, seis cada hora. Ese mismo año, 7.054 personas murieron mientras esperaban un órgano que les salvara la vida.
Y sólo muy recientemente se ha logrado recuperar un poco más de dinamismo.
Al caducar el Plan de Acción de la UE 2009-2015, los trasplantes pasaron a un segundo plano. Pero bajo la pasada Presidencia húngara del Consejo de la UE, se adoptaron en diciembre de 2024 unas conclusiones en las cuales se pedía un plan renovado.
El pasado 7 de mayo, la eurodiputada Elena Nevado del Campo (del Partido Popular Europeo, PPE) elevó la presión sobre la Comisión Europea para saber cuándo se actualizaría el plan, y citó como motivo «la creciente demanda de trasplantes debido al envejecimiento de la población y al aumento de la prevalencia de enfermedades no transmisibles».
El comisario europeo de Salud, Olivér Várhelyi, respondió el 30 de julio que las prioridades identificadas con los Estados miembros incluyen la formación de profesionales, desde la donación tras muerte encefálica (DBD, por sus siglas en inglés) y muerte circulatoria (DCD, por sus siglas en inglés) hasta la donación en vida y el intercambio internacional.
En ese sentido, anunció 2 millones de euros en el marco del programa de trabajo EU4Health 2025 para apoyar estas acciones, al tiempo que apuntó a la prevención y la cooperación con el Consejo de Europa.
La voz del paciente: la vida más allá de la supervivencia
En los Juegos Mundiales de Trasplantes de Dresde, los pacientes dieron voz a lo que los debates políticos a menudo pasan por alto: el trasplante no consiste sólo en mantener con vida a las personas, sino en garantizar que puedan volver a tener una vida plena y activa.
Tom, alemán de 32 años, receptor de células madre y jugador de fútbol en los Juegos, describió cómo la recuperación tras su trasplante fue tanto mental como física.
«Físicamente, estaba muy delgado, muy débil, ya no tenía músculos, apenas podía andar, no podía subir escaleras», dijo. «Como resultado, estaba mucho tiempo tumbado, ocupado en mis pensamientos y en mí mismo, y tardé mucho tiempo en salir de este agujero, tanto mental como físicamente». agregó.
La rehabilitación en un centro de la Selva Negra, la fisioterapia diaria y el fuerte apoyo familiar acabaron por encarrilarle. Inspirado por un post de Instagram durante su enfermedad, se marcó el objetivo de competir en los Juegos, y este verano desfiló orgulloso en Dresde.
Thomas, francés de 23 años, que competía en ciclismo y tenis de mesa, recibió un trasplante de hígado a los nueve meses. Las frecuentes ausencias escolares le obligaron a repetir curso, y las restricciones al fútbol fueron su «mayor decepción».
Finalmente se centró en los deportes alternativos y se convirtió en campeón del mundo de su categoría.
«Para mí, participar en estos Juegos Mundiales en Alemania nos permite a los trasplantados demostrar que podemos participar, hacer deporte y que somos capaces», explicaba Thomas este verano.
Necesidad de mucho más apoyo
Su historia subraya la necesidad de un mejor apoyo educativo, oportunidades deportivas adaptadas y una transición estructurada a la atención de adultos.
El finlandés Iisak, de 22 años, que ganó medallas de plata en triatlón y contrarreloj de ciclismo, se enfrentó a algunos de los retos más difíciles. «Después del trasplante pesaba 50 kilos, muy por debajo de mi peso normal. Vomitaba todos los días y me sentía fatal», recuerda.
Soportó meses de hospitalización, más de diez episodios de neumonía y repetidos viajes entre Tampere y Helsinki para recibir tratamiento. «Tuve que dejar de estudiar. No podía hacer deporte, no podía ver a mis amigos, no podía comer lo que quería», explica.
Con determinación, reconstruyó sus fuerzas y acabó cumpliendo su sueño de competir en Dresde. «Así que ahora mismo he vuelto más o menos a la normalidad. Salvo que tengo un sistema inmunitario peor. Pero el deporte y la actividad me están permitiendo volver a tener una vida normal.», subraya.
Sus experiencias señalan el camino de las reformas que Europa debe adoptar: rehabilitación estructurada, continuidad de la educación, atención coordinada entre hospitales y seguimiento a largo plazo más allá de la cirugía. Para muchos, el trasplante no es el final del tratamiento, sino el principio de un largo viaje.
De la recuperación a la defensa colectiva
Los Juegos Mundiales de Trasplantes transformaron estos viajes personales en un mensaje colectivo. Pacientes de todo el mundo se reunieron no sólo para competir, sino para mostrar a los responsables políticos y a la sociedad lo que el trasplante hace posible.
«Los Juegos Mundiales de Trasplantes son un escaparate de la recuperación de la salud y el bienestar de nuestros pacientes. También es un recordatorio del increíble don y la repercusión de la donación de vivo y de fallecido», explica el Dr. Turgeon.
«Tener un gran evento internacional donde los pacientes se reúnen y compiten es una plataforma convincente para elevar la conciencia y reunir una masa crítica de personas para impulsar los esfuerzos de promoción y reforma del sistema.», agrega.
El momento de que la UE dé un paso al frente
A pesar de los avances médicos, los trasplantes siguen luchando por conseguir una visibilidad política frecuente. Como observó el Dr. Turgeon, a menudo se trata como una especialidad joven que afecta a «un pequeño número de pacientes» en comparación con el cáncer u otras enfermedades.
Pero con más de 56.000 personas en lista de espera, miles muriendo cada año y pacientes que exigen apoyo para el largo camino que va más allá de la cirugía, Europa no puede permitirse retrasos.
Un Plan de Acción renovado sólo tendrá éxito si se adapta a las realidades demográficas, codifica las nuevas tecnologías y aborda las necesidades vividas por los pacientes de trasplante en todo el continente.
///
(Editado por Euractiv.com y Fernando Heller/Euractiv.es)
The post El renovado plan de trasplantes de la UE se tiene que adaptar a la demografía y al perfil de los pacientes appeared first on Euractiv.es.
Ciencia y Salud
Este es el tiempo máximo que debes estar sentado en el inodoro, según los expertos


Así lo asegura el doctor Fernando de la Portilla, jefe de la Unidad de Proctología Avanzada del Hospital Quirónsalud Infanta Luisa de Sevilla, quien recuerda igualmente que estar sentado durante más de diez minutos en el inodoro aumenta la presión sobre las venas rectales y anales, lo cual puede favorecer el desarrollo de hemorroides, prolapso rectal o disfunción del suelo pélvico.
Además, esta posición prolongada en muchos casos no es fisiológicamente adecuada para facilitar la evacuación. “Permanecer sentado en el inodoro causa estancamiento venoso, es decir, dificulta el retorno sanguíneo. Esto puede provocar la dilatación de las venas hemorroidales y, con el tiempo, llevar a hemorroides internas o externas, aparte de congestión pélvica.

Asimismo, el esfuerzo excesivo y prolongado al intentar defecar puede causar una sobrecarga de los músculos del suelo pélvico, especialmente del músculo puborrectal, que puede volverse disfuncional”, advierte.
En concreto, dice que esto puede manifestarse como:
- Proctalgia (dolor anal)
- Disinergia defecatoria (falta de coordinación en la evacuación); de forma que el paciente cuando hace por defecar en vez abrir el ano lo cierra
- Debilitamiento del soporte de la vejiga, del recto o del útero
“El tiempo máximo recomendado es de 10 minutos. Si se supera con frecuencia ese umbral, esto puede indicar que algo no está funcionando bien en la motilidad intestinal o en los hábitos evacuatorios. Si necesitas más de 10 minutos con regularidad para evacuar puede ser signo de: estreñimiento funcional, retención fecal oculta, disfunción del suelo pélvico o síndrome de intestino irritable. En estas situaciones, siempre, es importante mantener una consulta con el coloproctólogo”, remarca el doctor Fernando de la Portilla.
Igualmente, otro de los mitos extendidos sobre el ir al baño, tal y como recuerda este especialista del Hospital Quirónsalud Infanta Luisa es el hecho de que puedes evacuar a diario y aun así tener retención fecal oculta, al tiempo que recuerda que se debe tener mucho cuidado con los pujos al defecar dado que “pujar con frecuencia indica que algo no va bien”.
Consejos para ir mejor al baño
Con todo ello, el doctor Fernando de la Portilla, jefe de la Unidad de Proctología Avanzada del Hospital Quirónsalud Infanta Luisa de Sevilla aporta las siguientes recomendaciones a la hora de ir al baño:
- Postura adecuada: eleva los pies sobre un banquito para simular la posición en cuclillas y facilitar la alineación anorrectal.
- Evitar el uso excesivo del móvil o leer: distrae y prolonga innecesariamente el tiempo sentado.
- Dieta rica en fibra: aumentar consumo de frutas, de verduras, de legumbres y de cereales integrales.
- Hidratación abundante: ayuda a suavizar las heces
- Ejercicio físico regular: mejora el peristaltismo intestinal.
- Rutina defecatoria: acudir al baño a la misma hora cada día, especialmente tras el desayuno.
- Evitar el esfuerzo: no forzar la defecación; y si no hay necesidad, se recomienda no sentarse.
La entrada Este es el tiempo máximo que debes estar sentado en el inodoro, según los expertos se publicó primero en EFE Salud.
-

 Líderes y Emprendedores3 días
Líderes y Emprendedores3 díasLos Premios FLOR cumplen 10 ediciones: se acerca la ceremonia que reconoce a las organizaciones que transforman la diversidad en innovación y valor social
-
 Ciencia y Salud2 días
Ciencia y Salud2 díasLa vacuna española de la bronquiolitis previene el desarrollo del asma
-

 Newswire2 días
Newswire2 díasChile e India, dos modelos para la expansión del comercio colombiano, según nuevo estudio de Nuvei
-

 RSE2 días
RSE2 días¿Qué puede aportar la UE al esfuerzo mundial por el clima?
-

 Mundo Economía2 días
Mundo Economía2 díasEl Gobierno aprueba este martes la actualización del cuadro macro que eleva el crecimiento por encima del 2,6%
-

 Newswire2 días
Newswire2 díasClaveseguros lanza Cyberboxx® Assist con BOXX Insurance como plataforma de prevención de ciber riesgos para Empresas en Ecuador
-

 Mundo Economía2 días
Mundo Economía2 díasLa Costa del Sol se pone a la altura de la Riviera francesa impulsada por el auge de las branded residences
-

 Newswire2 días
Newswire2 díasZero Latency VR lanza HAUNTED, una experiencia de terror totalmente inmersiva diseñada para asustar











