Ciencia y Salud
Viaje endoscópico al tubo digestivo: estómago y duodeno

“Obesidad severa, que se puede tratar con diferentes tipos de cirugía bariátrica, como el baipás gástrico, y técnicas endoscópicas, como el balón intragástrico”, apunta el experto en endoscopia digestiva del Hospital Universitario 12 de Octubre de Madrid.
“Los pólipos de glándulas fúndicas; la poliposis adenomatosa herediatira, los pólipos gástricos hiperplásicos; las erosiones gástricas; las úlceras gástricas pépticas, la gastritis atrófica y su posibilidad de generar metaplasia, displasia y cáncer“, añade el director científico del Instituto Clínico del Aparato digestivo (ICAdig).
“Sin olvidar, ni mucho menos, la atrofia vellositaria duodenal, característica de la enfermedad celíaca; la duodenitis erosiva y los divertículos duodenales, posible origen de los cálculos en la vía biliar”, subraya el profesor de Medicina en la Universidad Complutense de la capital española.
El paciente, que pueder ser cualquiera de nosotros, hombres y mujeres, se encontrará ya anestesiado y tumbado en la camilla de operaciones en la posición decúbito lateral izquierdo, la más utilizada en endoscopia digestiva, posición decúbito supino o decúbito lateral derecho.

El endoscopio se desliza hacia el interior del estómago desde el duodeno
Mediante esofagogastrocopia se utiliza la técnica de entrar por la boca hasta la segunda porción del duodeno, idealmente hasta la tercera, para lentamente y con absoluta suavidad acceder posteriormente al interior del estómago retrocediendo con el endoscopio a través del píloro (orificio que separa ambas zonas del tubo digestivo).
En este sentido, que el endoscopio alcance el duodeno distal, la intención del médico especialista no será visualizar al detalle la anatomía del tubo digestivo que va superando con delicadeza (boca, esófago, esfínter esofágico inferior, estómago y píloro).
La misión será, simplemente, llegar al primer objetivo diagnóstico y terapéutico: la primera porción del intestino delgado.
“Comenzaremos a estudiar detalladamente, entonces, el duodeno, el píloro y el estómago, por ese orden. Y finalmente, si procede, el esófago. Buscaremos cualquier tipo de alteración o daño en la mucosa del tubo digestivo”, afirma.
Durante el procedimiento, es crucial que se mantenga una buena visibilidad, especialmente en la cavidad gástrica. Es frecuente utilizar agua y aspirariones en todo el tubo digestivo para eliminar secreciones, restos de alimentos o sangre que puedan obstruir la visión del endoscopista.
“Limpiar bien la cavidad estomacal es importantísimo, ya que cualquier fluido o resto sólido podría ocultar lesiones como úlceras, pequeños pólipos, áreas de metaplasia o cánceres precoces”, destaca el Dr. Marín Gabriel.

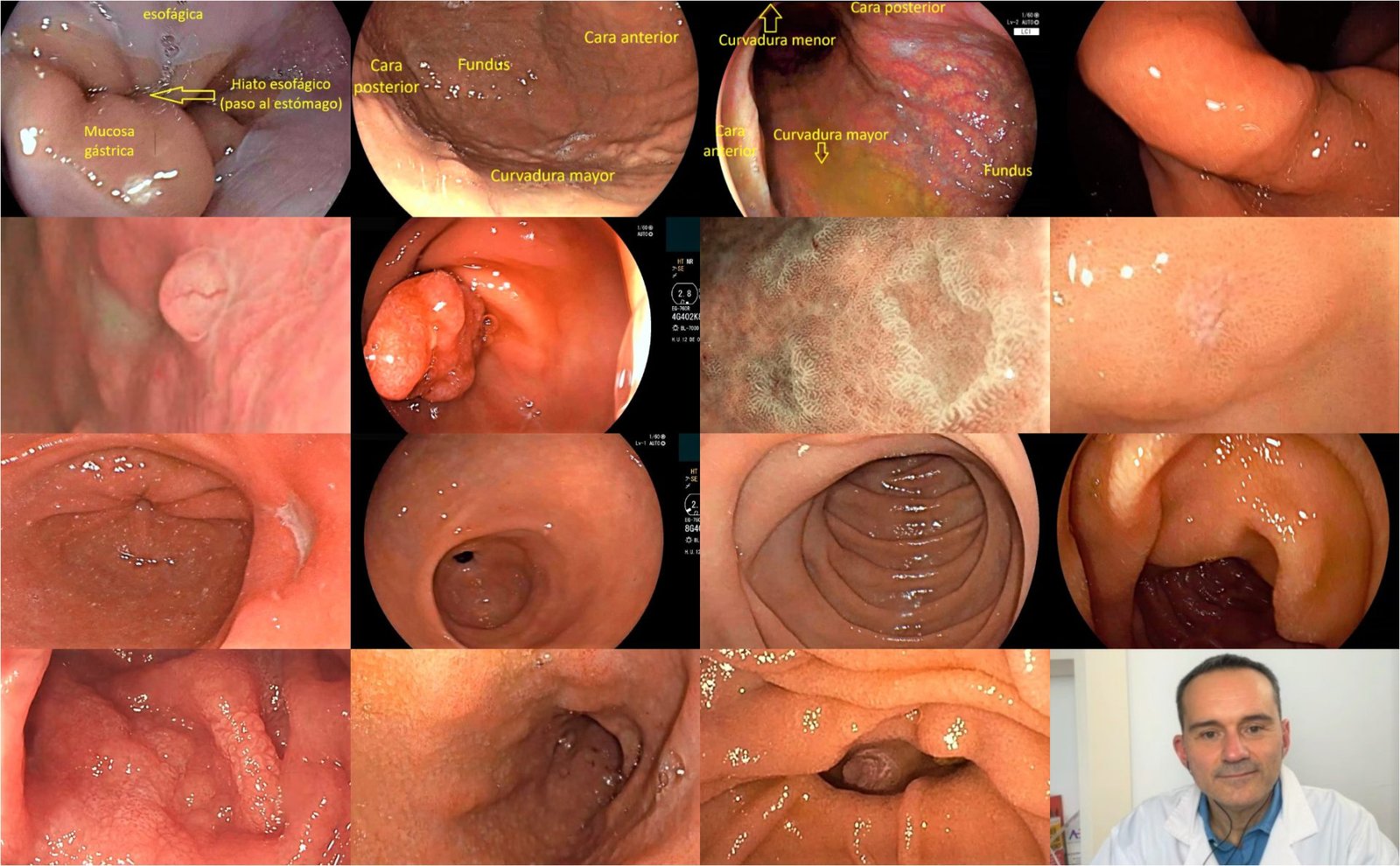
Doctor, ¿cuál es la anatomía normal de nuestro estómago?
Lo primero que vamos a encontrar con el endoscopio, habitualmente, que suele quedarnos en la parte izquierda de la pared estomacal, es el fundus, área donde se van a ir acumulando los alimentos una vez que los hemos ingerido.
La parte derecha, que es la que nos interesa para ir buscando y avanzando en el camino a seguir, nos introduce por el cuerpo del estómago y se denomina curvadura menor.
El estómago tiene dos curvaduras, una que es mucho más recta, la curvadura menor, por la que vamos a ir transitando hacia el duodeno, y la curvadura mayor, que es donde están todos los pliegues gástricos, que también podemos ver durante la gastroscopia.

Superada esta curvadura menor del cuerpo estomacal se llega al antro. Además, entre el cuerpo y el antro del estómago hay una zona de transición, donde de repente la mucosa cambia. Desaparecen todos esos pliegues que se veían en la curvadura mayor del estómago.
Es una zona mucho más lisa y en la parte de arriba tenemos la transición entre la curvadura mayor del cuerpo gástrico y la curvadura menor del antro, la parte baja del estómago; una especie de ángulo, lo llamamos incisura angularis.
Una vez que hemos pasado la zona de la incisura, ya en el antro, lo primero que nos vamos a encontrar de frente y en el centro, si no existe anomalía anatómica, será el orificio del píloro, el canal pilórico, desde donde se ve y accede a la primera parte del duodeno, el bulbo duodenal.

Doctor Marín Gabriel, ¿nuestro estómago se transforma con el sobrepeso y la obesidad?
Sí… y algunos estudios han demostrado que los pacientes con obesidades muy significativas sufren cierta distensión de la cámara gástrica.
Desde el punto de vista de las terapias quirúrgicas convencionales y endoscópicas, lo que llamamos cirugías o tratamientos endoscópicos restrictivos, el paciente podrá perder peso si conseguimos que esta cavidad estomacal sea más estrechita, que no tenga tanta capacidad para admitir comida.
A la vez, sabemos que el tamaño del estómago está relacionado con las hormonas implicadas en la alimentación.
Un estómago “chiquitito” reducirá, por tanto, la sensación del apetito; lo que ayudará a cumplir el objetivo de perder peso a l@s pacientes que reciban algún tipo de tratamiento restrictivo.

Doctor Marín, ¿en qué consisten la cirugía bariátrica y la técnica endoscópica?
Lo cierto es que no hay una única cirugía bariátrica. Se pueden ofrecer diferentes procedimientos para reducir el volumen del estómago.
L@s cirujan@s, en función del exceso de peso y posibles enfermedades que padezca el paciente, podrán colocar cintas o bandas gástricas con forma de anillo en la parte superior del estómago o cortar una porción del estómago para luego empalmarla directamente con el intestino delgado.
La comida no realiza su recorrido habitual por el tubo digestivo, sino que la cirugía minimiza la capacidad de absorción del estómago; el alimento se dirige al intestino mediante un baipás. Los nutrientes se saltan así una gran porción anatómica del estómago.
Desde el punto de vista endoscópico, esta modificación se visualiza claramente, ya que el estómago y las conexiones entre los órganos han cambiado significativamente.
En una endoscopia, el estómago no aparece con su forma normal de “bolsa” grande. En lugar de eso, se observa una pequeña bolsa gástrica (el reservorio gástrico), que es la parte del estómago que queda tras la cirugía.
Esta bolsa es mucho más pequeña que el estómago original y tiene una capacidad más limitada para contener alimentos.
Al avanzar con el endoscopio se visualiza que esta pequeña bolsa está conectada directamente al intestino delgado, saltándose la mayor parte del estómago original y una porción del intestino, característico del baipás gástrico.

La banda gástrica, si está presente, puede verse como un anillo alrededor de la zona media del remanente gástrico, marcando un punto de estrechamiento. Este anillo o banda es visible como una estructura circular.
A continuación, el endoscopio se desliza hacia el área de la anastomosis (conexión quirúrgica entre el reservorio gástrico y el intestino delgado): suele aparecer como una unión más estrecha en comparación con la anatomía gástrica original y se observa la transición entre ambas mucosas digestivas.
Pueden verse, en ocasiones, algunas grapas quirúrgicas en la zona. Es fundamental examinar este sitio cuidadosamente para detectar cualquier complicación, como úlceras, estenosis o fugas.
La medicina especializa en el aparato digestivo también dispone de tratamientos restrictivos vía endoscópica: balón intragástrico, la gastroplastia o plicatura gástrica y el método POSE, con el que se realizan doce pliegues gástricos suturados con el fin de reducir el tamaño del estómago.

Lesiones en el estómago: pólipos de glándulas fúndicas, pólipos hiperplásicos, erosiones, úlceras, gastritis atrófica y metaplasia intestinal (precancerosa)
Los pólipos de glándulas fúndicas son lesiones benignas que se originan en las glándulas del cuerpo del estómago y el fundus, la región ubicada en la parte superior del órgano.
Estos pólipos están compuestos por tejido glandular gástrico normal y no se asocian con un riesgo significativo de cáncer gástrico.
Son bastante comunes, especialmente en personas que toman inhibidores de la bomba de protones (IBP) a largo plazo, medicamentos utilizados para reducir la acidez gástrica.
De hecho, retirar los IBP puede llevar a la regresión o desaparición de los pólipos de glándulas fúndicas.
Estos pólipos también pueden aparecer en el contexto de ciertas enfermedades hereditarias, como el síndrome de poliposis adenomatosa familiar (PAF). Pueden desarrollar displasia y tienen potencial para malignizar.

Durante una endoscopia, los pólipos de glándulas fúndicas se visualizan como pequeñas protrusiones redondeadas que sobresalen de la mucosa del estómago.
Tienen una superficie regular y suelen ser de color rosado o translúcido, similar al tejido circundante, lo que indica que están recubiertos por mucosa gástrica normal. Los vasos de su superficie son periféricos y relativamente rectilíneos.
En la mayoría de los casos, estos pólipos son pequeños, midiendo entre unos pocos milímetros hasta un centímetro de diámetro. Pueden aparecer como lesiones solitarias o múltiples, distribuidas en el área del fondo gástrico.
Las lesiones no hereditarias que aparecen de forma esporádica no requieren seguimiento ni es preciso biopsiarlas, dado que su aspecto es muy característico, salvo que muestren rasgos sospechosos por su tamaño o se observen erosiones.

Pólipos gástricos hiperplásicos en el tubo digestivo
Estos pólipos se desarrollan como una respuesta exagerada de la mucosa gástrica ante lesiones inflamatorias, como las causadas por la gastritis crónica o la infección por Helicobacter pylori.
Generalmente, se desarrollan en el antro del estómago, que es la parte más baja, cerca del píloro. Aunque los pólipos hiperplásicos son benignos en la mayoría de los casos, un pequeño porcentaje puede desarrollar displasia, lo que implica un riesgo de progresión hacia un cáncer gástrico.
La mayoría de los pólipos hiperplásicos son asintomáticos y se descubren incidentalmente durante una endoscopia.
En el caso de este pólipo hiperplásico en el antro, que prolapsa hacia el píloro, se visualiza un pedículo que traccionamos hacia la cámara gástrica. Esta lesión puede moverse a través del píloro, lo que se conoce como prolapso.
Este prolapso puede obstruir parcialmente el paso hacia el duodeno, provocando síntomas como sensación de plenitud, malestar abdominal o incluso episodios de vómitos en casos más graves.
El pólipo suele tener una apariencia rojiza, debido a la hiperplasia de la mucosa, y puede moverse ligeramente con el peristaltismo (contracciones del estómago), lo que es característico de los pólipos prolapsados. También es frecuente que desarrollen erosiones o úlceras en su cabeza.
En cuanto al tratamiento, no todos los pólipos hiperplásicos requieren intervención.
Si el pólipo es pequeño, el manejo puede ser conservador, con la erradicación de Helicobacter pylori.
Sin embargo, si el pólipo mide más de un centímetro y tiene zonas sospechosas de displasia o causa síntomas obstructivos o anemia, puede ser necesaria su resección endoscópica.
Esto se hace frecuentemente mediante polipectomía, un procedimiento relativamente sencillo en el que se extirpa el pólipo para aliviar los síntomas y prevenir cualquier posible complicación futura, como la displasia o el riesgo de sangrado.

Erosiones gástricas en el tubo digestivo
Una erosión en el antro gástrico es una lesión superficial de la mucosa del estómago que no llega a penetrar profundamente en las capas del tejido gástrico, a diferencia de una úlcera.
Estas erosiones suelen ser causadas por agresiones directas a la mucosa gástrica, como el uso prolongado de antiinflamatorios no esteroides (AINEs), el consumo excesivo de alcohol, infecciones por Helicobacter pylori, o incluso el estrés.
A menudo, son pequeñas y múltiples, y pueden estar asociadas con gastritis, que es la inflamación generalizada de la mucosa del estómago.
Desde el punto de vista endoscópico, una erosión en el antro gástrico se observa como una lesión superficial, plana, levemente elevada o ligeramente deprimida, de forma mínimamente irregular, que afecta a una porción de la mucosa del antro.
La mucosa alrededor de la erosión puede verse inflamada o enrojecida (eritematosa), lo que indica la presencia de gastritis subyacente. Las erosiones pueden aparecer aisladas o en grupos y, dependiendo de su extensión, pueden cubrir áreas más o menos amplias del antro gástrico.
En muchos casos, se pueden observar puntos o manchas de hematina adherida sobre las erosiones.
La hematina es un producto resultante de la degradación de la sangre por el ácido clorhídrico del estómago cuando se produce un pequeño sangrado en la mucosa gástrica.
Estos puntos de color oscuro, casi negro, indican que ha habido un sangrado reciente que ha cesado, pero que la sangre ha sido digerida parcialmente por los jugos gástricos.
La presencia de hematina es un signo de una erosión activa o recientemente sangrante, lo que puede ser indicativo de un proceso inflamatorio continuo o de una irritación crónica de la mucosa.

Úlceras gástricas pépticas en el tubo digestivo
Una úlcera gástrica péptica es una lesión en la mucosa del estómago que ocurre cuando el revestimiento protector se daña, permitiendo que los ácidos gástricos ataquen capas más profundas de la pared gástrica.
Puede provocar síntomas como dolor en la parte superior del abdomen, que suele empeorar al comer, así como náuseas, vómitos o pérdida de apetito.
Las principales causas de las úlceras gástricas son la infección por la bacteria Helicobacter pylori y el uso de antiinflamatorios no esteroides (AINEs), como el ibuprofeno o la aspirina. Ambas situaciones debilitan la barrera mucosa protectora del estómago, favoreciendo la aparición de úlceras.
Durante una endoscopia, la úlcera gástrica péptica se visualiza como una lesión deprimida o excavada en la mucosa gástrica. Suele traccionar de los pliegues gástricos hacia sí misma.
El fondo de la úlcera, en este caso, está cubierto por una capa blanquecina, conocida como fibrina, que es un signo de que nuestro está intentando cicatrizar la lesión.
Esta fibrina es un material compuesto de proteínas que se deposita en la base de la úlcera para proteger el tejido dañado y promover su reparación.
Los bordes de la úlcera suelen ser elevados e irregulares, y la mucosa circundante puede verse inflamada o enrojecida debido a la irritación continua por los ácidos del estómago.
En casos más graves, las úlceras pueden sangrar, lo que se visualiza como áreas de sangrado activo o coágulos.
Es muy importante revisar la cicatrización de las úlceras gástricas tras el tratamiento, en especial porque su origen puede ser maligno.
En un control endoscópico se detectarían esa falta de cicatrización y las características más típicas de un origen tumoral (pliegues alrededor de la úlcera interrumpidos o fusionados, forma muy irregular o cambios sugestivos de metaplasia o displasia periféricos mediatne imagen con magnificación).

Gastritis atrófica y metaplasia intestinal en el tubo digestivo
La gastritis atrófica es una forma avanzada de inflamación crónica del estómago: las glándulas de la mucosa gástrica se pierden progresivamente, dando lugar a un adelgazamiento del revestimiento del estómago y a una reducción de su capacidad funcional.
Este tipo de gastritis se asocia a menudo con infecciones prolongadas por Helicobacter pylori (afecta inicialmente al antro y luego va ascendiendo) o con enfermedades autoinmunes (sobre todo a la mucosa gástrica de la parte alta del estómago).
Con el tiempo, la gastritis atrófica puede predisponer al desarrollo de cambios precancerosos, como la metaplasia intestinal, donde las células gástricas normales se reemplazan por células similares a las del intestino.
Durante una endoscopia, la gastritis atrófica en el antro se visualiza como pálida y aplanada, en comparación con la mucosa normal, que es más rosada y algo más gruesa.
Además, es común encontrar erosiones superficiales, que son áreas de daño localizado en la mucosa. Estas erosiones se ven como zonas deprimidas o ligeramente excavadas, rodeadas de mucosa inflamada.
A menudo, estas áreas erosionadas pueden sangrar de forma leve, y, si ha habido sangrado reciente, pueden observarse puntos oscuros de hematina, lo que indica la presencia de sangrado superficial.

Para identificar la metaplasia intestinal se puede utilizar cromoendoscopia y magnificación, que son técnicas de imagen mejorada que permiten visualizar mejor los cambios en la mucosa.
En esta técnica, las áreas de metaplasia intestinal aparecen con un patrón de mucosa más vellosa y gris-azulada, con una arquitectura glandular similar a la del intestino, en lugar de la estructura normal del estómago.

La anatomía del duodeno y sus posibles patologías
El duodeno es la primera porción del intestino delgado y comienza justo después del estómago, en el píloro.
Anatómicamente, tiene una forma de “C”. En la endoscopia alta se revisa la primera porción o bulbo, la segunda porción y nos asomamos a la tercera. El gastroscopia logra, como mucho, analizar esta tercera porcion duodenal.
Al visualizar el bulbo duodenal se observa una cavidad amplia, cubierta por una mucosa lisa, sin pliegues marcados. Esta región se conecta directamente con el píloro, la válvula que regula el paso del contenido gástrico al intestino delgado.
La segunda porción tiene un patrón de pliegues circulares, que ayudan en la absorción de nutrientes. La apariencia es suave y ordenada, sin irregularidades ni lesiones visibles.

En esta zona se puede ver también la papila de Vater. Se trata de una pequeña protuberancia donde desembocan el conducto biliar común y el conducto pancreático, permitiendo la liberación de bilis y jugos pancreáticos al intestino para ayudar en la digestión.
Tiene un orificio central (a veces dos, uno para cada conducto) a través del cual drenan los jugos biliares y pancreáticos.

Lesiones en el duodeno: atrofia de las vellosidades, duodenitis erosiva y divertículo duodenal
Cuando se produce una atrofia intensa de las vellosidades duodenales, las pequeñas proyecciones en forma de dedos que recubren la superficie del duodeno, conocidas como vellosidades, se aplanan o desaparecen.
Estas vellosidades juegan un papel crucial en la absorción de nutrientes, por lo que su atrofia puede llevar a una malabsorción de alimentos y a síntomas como diarrea crónica, pérdida de peso, y deficiencias nutricionales.

Las causas más comunes de esta atrofia incluyen la enfermedad celíaca, infecciones intestinales como la giardiasis (parásito unicelular), y algunas enfermedades autoinmunes como la enteropatía autoinmune o la IDCV.
Incluso puede aparecer con la ingesta de algunos fármacos, como el antihipertensivo olmesartán.
En una endoscopia, la atrofia intensa de las vellosidades duodenales se manifiesta con una pérdida del aspecto normal de la mucosa.
En un duodeno sano la mucosa tiene un patrón característico de vellosidades prominentes que le dan una textura rugosa o aterciopelada. En la atrofia vellositaria este patrón desaparece y la mucosa se ve plana o con aspecto de pliegues cortados.

Duodenitis erosiva en el tubo digestivo
La duodenitis erosiva es una inflamación de la mucosa del duodeno que se caracteriza por la presencia de enrojecimiento focal con o sin erosiones superficiales en la mucosa de esta parte del intestino.
Puede causar dolor abdominal, náuseas y, en casos más importantes, sangrado digestivo.
Las causas más comunes de la duodenitis erosiva, como sucede en la gastritis aguda, incluyen el uso prolongado de antiinflamatorios no esteroides (AINEs) o la infección por Helicobacter pylori.
En una endoscopia, la duodenitis erosiva se visualiza como áreas de erosión superficial dispersas a lo largo de la mucosa duodenal, especialmente en el bulbo duodenal (la primera porción del duodeno, justo después del estómago).
Estas erosiones pueden aparecer como pequeñas lesiones deprimidas, rodeadas de mucosa inflamada o enrojecida, lo que indica la inflamación activa.
Algunas de estas erosiones pueden estar cubiertas por una capa blanquecina de fibrina o rodeadas por zonas de sangrado leve.

Divertículos duodenales en el tubo digestivo
Un divertículo duodenal es una protrusión en forma de saco que se forma en la pared del duodeno y se debe a que la capa muscular del duodeno se hace más débil. Se cree que se forman debido a un aumento crónico en la presión dentro de la luz del intestino.
Los divertículos duodenales son más comunes en personas mayores y suelen ser asintomáticos.
Durante una endoscopia de visión lateral, la imagen de un divertículo duodenal con una papila intradiverticular aparece como un saco con bordes suaves y en cuyo fondo o en uno de sus laterales, puede visualizarse la papila de Vater.
La papila puede parecer algo desplazada en relación con su posición normal, y en algunos casos puede ser más difícil de acceder y visualizar con claridad debido a su localización dentro del divertículo.
Los divertículos cercanos a la papila de Vater pueden causar problemas en el sistema biliar, como la dilatación del conducto biliar y episodios de ictericia (color amarillento de la piel y los ojos).
Algunos estudios han demostrado que estos divertículos están asociados con un mayor riesgo de dilatación del conducto biliar y la formación de cálculos biliares.

Por ejemplo, se ha descubierto que las personas con estos divertículos tienen más del doble de probabilidades de tener el conducto biliar dilatado o cálculos en dicho conducto en comparación con aquellas sin divertículos.
Más aún, estos divertículos pueden causar obstrucción biliar de varias maneras.
Tanto al comprimir mecánicamente el conducto biliar como al afectar el funcionamiento del músculo de la papila (esfínter de Oddi), lo que dificulta el flujo de bilis y favorece la formación de cálculos biliares y la inflamación de las vías biliares (colangitis).
Tanto estos divertículos como los que se localizan en otras zonas de duodeno pueden provocar otras complicaciones. Aunque son muy infrecuentes, pueden darse perforaciones, sangrado y sobrecrecimiento bacteriano del intestino delgado.

En el próximo videoblog de Aparato Digestivo continuaremos con nuestro viaje al interior del tubo digestivo de la mano experta del Dr. José Carlos Marín Gabriel, quien nos mostrará mediante un endoscopio las características anatómicas principales del intestino grueso o colon y dos partes del intestino delgado, el íleon y el yeyuno, además de las lesiones más frecuentes y dañinas para el ser humano.
Primera parte del Viaje Endoscópico por el Tubo Digestivo: boca y esófago.
La entrada Viaje endoscópico al tubo digestivo: estómago y duodeno se publicó primero en EFE Salud.
Ciencia y Salud
¿Podrá la IA predecir brotes psicóticos? Este proyecto quiere colocar la tecnología en el día a día del psicólogo

La Inteligencia Artificial (IA) está cambiando la manera de trabajar en el ámbito clínico, y obviamente, también, en el campo de la psicología. ¿Podrá ser una herramienta para anticipar problemas de salud mental como brotes psicóticos? El proyecto “Psicología que transforma” pretende responder desde la evidencia científica a las oportunidades y desafíos que presenta la rapidísima evolución de las nuevas tecnologías.
El Colegio Oficial de Psicología de Madrid acogió esta semana la presentación de una iniciativa que se ha propuesto convertir la evolución científica y tecnológica en práctica diaria de los y las profesionales. A partir de la consideración de que existe una brecha entre los avances y la realidad rutinaria de la sociedad, cuatro especialistas analizarán otros tantos ámbitos para ayudar al sector, a la administración y a la ciudadanía.
El impacto de la IA en la salud mental, la resolución de conflictos en una sociedad cada vez más polarizada, el desmontaje de prejuicios sobre la discapacidad y las consecuencias que situaciones de desigualdad provocan en las mujeres serán los territorios que examinará este nuevo proyecto. Lucía Halty, Noelía Morán, Paula Pérez y María Fe Rodríguez, respectivamente, serán las profesionales que pilotarán dichos análisis.
La IA: influencia negativa… Y positiva
La doctora en psicología Lucía Halty, durante la presentación del proyecto, destacó la rapidez con la que avanza la tecnología, en el campo clínico en concreto y en el campo psicológico aún más en concreto. «Nos ha pasado por encima tres o cuatro veces», afirmó al tiempo que destacaba: «El cambio, a nuestra profesión, está afectando muchísimo».
A su juicio, la psicología ha de tomar la delantera. Es posible porque «el año pasado, los tres primeros usos mundiales de ChatGPT estaban relacionados con contenido psicológico», sostuvo. Consecuencia, según su criterio: «Ya se está generando suficiente evidencia científica como para poder liderar ese cambio».
Aunque «la tecnología no es inocua», añadió Halty, y genera una vertiente negativa, como precisamente el uso de herramientas de IA como consultorios emocionales, también genera otra positiva.

«Como toda moneda, tiene su reverso. Y entonces lo digital también tiene un impacto positivo que puede influir mucho en nuestra salud mental; hay mucha investigación que ya está relacionando cómo poder predecir que alguien vaya a tener un brote psicótico con un tiempo de antelación, con lo que implica eso en la labor asistencial. Eso hay que valorarlo», profundizó.
Halty, que dirige la cátedra de innovación y salud mental digital en la Universidad Pontificia de Comillas, subrayó la importancia de forjar “alianzas con otros actores”, mirar más allá de la psicología y establecer acuerdos con legisladores, tecnólogos e ingenieros que crean estas aplicaciones para trabajar conjuntamente y tomar decisiones basadas en evidencia.
Por ello, “es fundamental que los profesionales dejemos de ver la tecnología como miedo”, aseguró.
Riesgos y oportunidades
El proyecto presenta un “marco dual”, donde se analiza tanto el impacto negativo como el positivo de la Inteligencia Artificial, sus riesgos y sus oportunidades.
- Riesgos: desinformación, dependencia digital, brecha digital, uso de herramientas no válidas, sustitución de la interacción humana…
- Oportunidades: mejora en el acceso a los recursos, optimización de tiempos, personalización de intervenciones, detección precoz…
La decana del Colegio de Psicología de Madrid, Timanfaya Hernández, en el acto, recalcó la necesidad de que psicología, ciencia y tecnología vayan de la mano. «Unidad entre lo académico y lo profesional, entre administración pública, colegios profesionales, sociedades, cuerpos de seguridad», describió.
La entrada ¿Podrá la IA predecir brotes psicóticos? Este proyecto quiere colocar la tecnología en el día a día del psicólogo se publicó primero en EFE Salud.
Ciencia y Salud
Los tóxicos que nos ponemos encima: los disruptores endocrinos también pueden estar en la ropa
La ropa que nos ponemos puede tener sustancias que perjudican nuestra salud y si bien no es la principal fuente de exposición a tóxicos con los que convivimos día a día, están ahí. Para minimizar los riesgos con ciertos materiales y tintes, los expertos insisten en la necesidad de lavar la ropa nueva antes de estrenarla.
Ftalatos, perfluoroalquiladas y polifluoroalquiladas (PFAS) o metales pesados, como el cromo, son algunas de las sustancias que se pueden encontrar en determinadas prendas de ropa, que a largo plazo pueden dañar la salud por la alteración del sistema endocrino y generar patologías de riñón, tiroides y hasta tumores.
Los daños a la salud
La investigadora del IS Global Nuria Güil explica a EFE Salud que los PFAS son una familia de más de 10.000 compuestos que se caracterizan por tener una cadena de carbón que les hacen ser impermeables. Se utilizan mucho en «una cantidad infinita» de materiales que, en el caso de la ropa, incluyen los abrigos que repelen el agua, pero también la ropa de deporte.
También los «tejidos mágicos» que no se manchan suelen llevar componentes perfluorados.
«Se acumulan en sangre y en algunos órganos durante muchos años. Algunos pueden estar hasta 20 años. Se unen en la sangre a la albúmina y van transportando las sustancias por nuestro cuerpo, tienden acumularse, sobre todo en el hígado, riñones y tiroides», afirma Güil.

Y se han asociado a algunas patologías como el hipertiroidismo o el hipotiroidismo porque penetran en los mecanismos biológicos de la regulación de las hormonas.
«También con ciertos tipos de cánceres, y son compuestos que, por ejemplo, durante el embarazo cruzan la placenta y digamos que ya en la vida fetal hay una exposición y puede alterar la programación fetal. Se ha relacionado mucho con el bajo peso al nacer en los en los recién nacidos», explica la investigadora del ISGlobal.
Y hay estudios que relacionan estos químicos con una peor repuesta del sistema inmunitario, al reducir la eficacia de las vacunas, pero también con enfermedades relacionadas con el hígado graso, con una subida del colesterol y de la presión arterial.
Es cierto que, aclara la investigadora, la ropa no es la principal y más grave exposición que hay a tóxicos, sino es a través de los alimentos y del aire que respiramos. También por el contacto dérmico, pero no es lo mismo una crema con disruptores endocrinos que una chaqueta que los contenga, por ejemplo.
La infancia, la más vulnerable
Los niños son la población más vulnerable, advierte Güil.
En el mismo sentido se pronuncia, en conversación con EFE Salud, la profesora de Investigación Ad Honorem del Instituto de Salud Carlos III, Argelia Castaño, quien cita un estudio de la Universidad de Granada sobre tóxicos en ropa de bebé, en concreto, los calcetines, que contienen restos de bisfenol-A y parabenos.
Ambos productos son tóxicos y alteran la actividad hormonal provocando graves enfermedades tanto en etapa infantil como en adultos.
En concreto, el estudio comprobó la presencia del componente plástico bisfenol-A y de parabenos, concentraciones que en las prendas más baratas eran de un máximo de 3.736 nanogramos de bisfenol-A por gramo de calcetín, una cantidad casi 25 veces superior a la encontrada en el resto.

Los parabenos se encontraron en la totalidad de los calcetines estudiados, pero en concentraciones medias inferiores al bisfenol-A.
Este alto contenido en tóxicos han provocado que los calcetines tengan hormona femenina y antagonicen con las masculinas.
Recordaba el estudio que el espectro de enfermedades asociadas a la exposición a disruptores endocrinos es amplio: déficit de atención e hiperactividad, alteraciones genitourinarias, desarrollo sexual secundario prematuro y obesidad en los niños; mientras que en los adultos desde hipotiroidismo, a infertilidad, diabetes y cáncer.
Más estudios
Por otra parte, Greenpeace publicó el pasado mes de noviembre un informe sobre un gigante asiático de venta por internet en el que analizó en un laboratorio independiente 56 prendas de ropa de ocho países.
Siete chaquetas contenían niveles de PFAS en una concentración que superaba en hasta 3.300 veces el valor permitido de estos químicos, potencialmente cancerígenos y dañinos para la salud. Catorce productos superaban los límites para ftalatos -que pueden afectar la fertilidad y el desarrollo de los niños-, seis de estos multiplicándolos por cien o más.
Castaño afirma que hay muchos productos que contienen una mezcla de sustancias que puede ser que de forma individual sean inocuas porque se usan por debajo de las dosis máximas pero que junto a otras sean tóxicas.
«La comunidad científica está alertando de que las evaluaciones de riesgo no se pueden hacer con los productos individuales, sino que se tienen que hacer con la mezcla de productos, que es lo que más asemeja a la realidad del consumidor», subraya la profesora del ISCIII.
Posibles soluciones
Güil además resalta que es cierto que en la UE hay regulaciones más estrictas que en el resto el mundo y que uno de los problemas son las mercancías que vienen de otros mercados no tan regulados, al igual que pasa con los alimentos y los pesticidas.
A su juicio, es necesario mejorar el etiquetado y fomentar alternativas sin químicos peligrosos. Por parte de los consumidores, «sin caer en alarmismos» pueden reducir la exposición a este tipo de tóxicos en la ropa y ser conscientes de la situación.

Y por encima de todo hace hincapié en que se lave la ropa antes de estrenarla porque con ese gesto ya se reduce más de la mitad del riesgo al eliminar parte de estos contaminantes.
En el mismo sentido se pronuncia la profesora del ISCIII: «Si tuviera que aconsejar algo a los ciudadanos que utilizan este tipo de tejidos es que cuando compren ropa, independientemente de donde provenga, que la laven antes de utilizarla, es una precaución básica que hay que tener».
Cuanto más naturales, mejor
Pero también que traten de comprar ropa de materiales cuanto más naturales mejor porque se reducen las probabilidades de que hayan pasado por tratamientos que puedan resultar tóxicos.
«Un algodón orgánico o las lanas naturales, obviamente, tienen muchas menos probabilidades de tener residuos de tratamientos tóxicos», abunda Castaño.
No obstante, matiza, no quiere decir que los productos artesanales tengan siempre la garantía de que son inocuos, sobre todo por los tintes que puedan usar.
«Hay tintes que parecen tan estupendos porque son muy naturales, pero que realmente ni tienen los controles de seguimiento ni de calidad que tienen todos los productos que se comercializan en la UE, que cuentan con unos niveles de seguridad bastante estrictos en lo que se refiere a la comercialización», añade.
La entrada Los tóxicos que nos ponemos encima: los disruptores endocrinos también pueden estar en la ropa se publicó primero en EFE Salud.
Ciencia y Salud
Ana Soteras, Berta Pinillos y María Abad, premiadas por el especial de EFE Salud ‘Cáncer de mama en mujer joven’

Las periodistas de la Agencia EFE Ana Soteras, Berta Pinillos y María Abad han sido galardonadas por la Real Academia Nacional de Medicina de España (RANME) por el especial multimedia de EFE Salud dedicado al cáncer de mama en la mujer joven.
Con motivo del Día Mundial contra el Cáncer de Mama, cada 19 de octubre, el medio especializado en salud de EFE lanzó un trabajo en distintos formatos con los objetivos de visibilizar la incidencia de este tipo de cáncer en mujeres jóvenes y poner el foco sobre los avances científico-médicos que se están dando en el campo de la oncología.
Patrocinado por Roche, el especial multimedia de EFE Salud se propuso transmitir un mensaje de confianza en la ciencia y en los/las profesionales médicos, pero también de esperanza.
Acompañamiento y superación
El testimonio de una superviviente de cáncer de mama, Teresa Tamarit, representa esa esperanza. Y la realidad de la paciente, porque afrontar el cáncer de mama es transitar por un camino difícil. Recibió el diagnóstico con 27 años, fue operada y padeció recaídas, pero también ha sido madre y actualmente trabaja. Está actualmente dada de alta.
“Yo, lo que he aprendido con el cáncer, es que los días son los que suman; no pienso en el futuro, lo que vivo en el día es lo que me voy a llevar, y al día siguiente doy las gracias de nuevo porque puedo tener otro día para seguir disfrutando y viviendo y estar con mi familia, con mis amigos”, asegura en la entrevista que le hizo Berta Pinillos.

Como el tránsito por el cáncer es difícil, entre otros aspectos por las consecuencias psicológicas o emocionales, EFE Salud entrevistó también para el especial a la psicooncóloga de la Clínica Universidad de Navarra (CUN) María Die Trill.
Gracias a su testimonio, pudimos rescatar los miedos de las mujeres jóvenes durante y después del proceso oncológico. Por ejemplo, el miedo a perder a la pareja o a que se tuerza la vida laboral. O a no poder tener hijos.
“Muchas no han tenido hijos y han pospuesto la maternidad por cuestiones profesionales o personales y el hecho de no saber si van a poder tener hijos, evidentemente, les va a afectar emocionalmente”, asegura en la conversación con Berta Pinillos.
Panorama «optimista»
Ana Soteras entrevistó a las oncólogas médicas María José Echarri González, responsable de la Unidad de Cáncer de Mama y Ginecológico del Servicio de Oncología del Hospital Severo Ochoa de Leganés (Madrid), y Elena López Miranda, de la Sección de Cáncer de Mama y Tumores Ginecológicos del Servicio de Oncología del Hospital Universitario Ramón y Cajal de Madrid.
Las explicaciones de Echarri subrayan la agresividad del cáncer de mama en mujeres jóvenes. Diversos estudios, de hecho, constatan el aumento de la incidencia, lo que se asocia a modos de vida actuales o a la convivencia con disruptores hormonales presentes en productos de uso cotidiano.
“Hay pocos registros a nivel español sobre la incidencia en cáncer de mama en mujer joven. Pero vemos en nuestro hospital que los nuevos casos en este grupo se han incrementado en un 0,4 % al año”, remarca.
Echarri también especifica factores de riesgo, efectos secundarios o qué pasa si aparece el cáncer de mama durante el embarazo.
López Miranda, por su parte, dio una mirada optimista sobre la evolución científico-médica. El panorama es “esperanzador”, dice en la entrevista, debido a los avances en terapias y en diagnósticos. “La mayoría de las mujeres se curan”, enfatiza. No obstante, el principal reto sigue residiendo en el abordaje de las recaídas.
Afirma, además, que el cáncer de mama en las mujeres jóvenes es más complicado por ser más frecuentes subtipos agresivos como el el HER2 positivo y el triple negativo.
Amplia difusión en redes sociales
La identidad visual del especial, así como la planificación audiovisual, es obra de María Abad. El especial de EFE Salud se publicó en la web el 17 de octubre, pero también en la de la Agencia EFE.
Desde el momento de su lanzamiento, y durante todo el 19 de octubre, el Día Mundial contra el Cáncer de Mama, las cuentas en redes sociales de la Agencia divulgaron el contenido sin perder de vista los objetivos con los que nació, se desarrolló y publicó el especial.
La RANME ha galardonado este trabajo con uno de sus premios anuales, tal y como ha anunciado la entidad. Premios con los que pretende «reconocer públicamente la labor, la entrega, el trabajo y la trayectoria de los profesionales de la medicina española, así como de aquellos que se dedican a darle visibilidad».
Será durante el acto de inauguración del curso académico, el próximo 13 de enero, cuando la RANME entregue los premios, clasificados en 12 distinciones. Investigación médica, labor docente, ejercicio de medicina general y de familia e información, comunicación y difusión de la salud son algunas de las categorías.
EFE Salud ha sido premiada en ésta última, un galardón que compartirá con la doctora Mónica Lalanda Sanmiguel.
La entrada Ana Soteras, Berta Pinillos y María Abad, premiadas por el especial de EFE Salud ‘Cáncer de mama en mujer joven’ se publicó primero en EFE Salud.
-

 Ciencia y Salud2 días
Ciencia y Salud2 díasLa Eurocámara sopesa regular las bebidas energéticas para menores
-

 Mundo Economía2 días
Mundo Economía2 díasRedegal impulsa la transformación en esta nueva era de la IA con una oferta 360 en marketing digital
-

 Mundo Economía2 días
Mundo Economía2 díasLyra: Europa acelera hacia los pagos sin tarjeta y 2026 será el salto definitivo, con España como referente
-

 Newswire2 días
Newswire2 díasDJI redefine la entrega aérea con el DJI FlyCart 100
-
Ciencia y Salud3 días
La advertencia sobre la IA de uno de los neurocientíficos más prestigiosos del mundo
-

 Newswire2 días
Newswire2 díasMitrade, el bróker de CFD, cierra 2025 con una nueva licencia, un mayor acceso al mercado y un récord de 16 premios, en medio de un crecimiento del 20 % en su base de usuarios
-

 RSE1 día
RSE1 díaLa UE enfrenta el reto de mantener estable el sistema eléctrico en un contexto de creciente protagonismo de las renovables
-

 Newswire2 días
Newswire2 díasBingX concluye su participación en Blockchain Conference Brasil 2025 y reafirma su compromiso con la educación, la innovación y el crecimiento de Web3 en LATAM
Ciencia y Salud
Viaje endoscópico al tubo digestivo: estómago y duodeno


“Obesidad severa, que se puede tratar con diferentes tipos de cirugía bariátrica, como el baipás gástrico, y técnicas endoscópicas, como el balón intragástrico”, apunta el experto en endoscopia digestiva del Hospital Universitario 12 de Octubre de Madrid.
“Los pólipos de glándulas fúndicas; la poliposis adenomatosa herediatira, los pólipos gástricos hiperplásicos; las erosiones gástricas; las úlceras gástricas pépticas, la gastritis atrófica y su posibilidad de generar metaplasia, displasia y cáncer“, añade el director científico del Instituto Clínico del Aparato digestivo (ICAdig).
“Sin olvidar, ni mucho menos, la atrofia vellositaria duodenal, característica de la enfermedad celíaca; la duodenitis erosiva y los divertículos duodenales, posible origen de los cálculos en la vía biliar”, subraya el profesor de Medicina en la Universidad Complutense de la capital española.
El paciente, que pueder ser cualquiera de nosotros, hombres y mujeres, se encontrará ya anestesiado y tumbado en la camilla de operaciones en la posición decúbito lateral izquierdo, la más utilizada en endoscopia digestiva, posición decúbito supino o decúbito lateral derecho.

El endoscopio se desliza hacia el interior del estómago desde el duodeno
Mediante esofagogastrocopia se utiliza la técnica de entrar por la boca hasta la segunda porción del duodeno, idealmente hasta la tercera, para lentamente y con absoluta suavidad acceder posteriormente al interior del estómago retrocediendo con el endoscopio a través del píloro (orificio que separa ambas zonas del tubo digestivo).
En este sentido, que el endoscopio alcance el duodeno distal, la intención del médico especialista no será visualizar al detalle la anatomía del tubo digestivo que va superando con delicadeza (boca, esófago, esfínter esofágico inferior, estómago y píloro).
La misión será, simplemente, llegar al primer objetivo diagnóstico y terapéutico: la primera porción del intestino delgado.
“Comenzaremos a estudiar detalladamente, entonces, el duodeno, el píloro y el estómago, por ese orden. Y finalmente, si procede, el esófago. Buscaremos cualquier tipo de alteración o daño en la mucosa del tubo digestivo”, afirma.
Durante el procedimiento, es crucial que se mantenga una buena visibilidad, especialmente en la cavidad gástrica. Es frecuente utilizar agua y aspirariones en todo el tubo digestivo para eliminar secreciones, restos de alimentos o sangre que puedan obstruir la visión del endoscopista.
“Limpiar bien la cavidad estomacal es importantísimo, ya que cualquier fluido o resto sólido podría ocultar lesiones como úlceras, pequeños pólipos, áreas de metaplasia o cánceres precoces”, destaca el Dr. Marín Gabriel.

Doctor, ¿cuál es la anatomía normal de nuestro estómago?
Lo primero que vamos a encontrar con el endoscopio, habitualmente, que suele quedarnos en la parte izquierda de la pared estomacal, es el fundus, área donde se van a ir acumulando los alimentos una vez que los hemos ingerido.
La parte derecha, que es la que nos interesa para ir buscando y avanzando en el camino a seguir, nos introduce por el cuerpo del estómago y se denomina curvadura menor.
El estómago tiene dos curvaduras, una que es mucho más recta, la curvadura menor, por la que vamos a ir transitando hacia el duodeno, y la curvadura mayor, que es donde están todos los pliegues gástricos, que también podemos ver durante la gastroscopia.

Superada esta curvadura menor del cuerpo estomacal se llega al antro. Además, entre el cuerpo y el antro del estómago hay una zona de transición, donde de repente la mucosa cambia. Desaparecen todos esos pliegues que se veían en la curvadura mayor del estómago.
Es una zona mucho más lisa y en la parte de arriba tenemos la transición entre la curvadura mayor del cuerpo gástrico y la curvadura menor del antro, la parte baja del estómago; una especie de ángulo, lo llamamos incisura angularis.
Una vez que hemos pasado la zona de la incisura, ya en el antro, lo primero que nos vamos a encontrar de frente y en el centro, si no existe anomalía anatómica, será el orificio del píloro, el canal pilórico, desde donde se ve y accede a la primera parte del duodeno, el bulbo duodenal.

Doctor Marín Gabriel, ¿nuestro estómago se transforma con el sobrepeso y la obesidad?
Sí… y algunos estudios han demostrado que los pacientes con obesidades muy significativas sufren cierta distensión de la cámara gástrica.
Desde el punto de vista de las terapias quirúrgicas convencionales y endoscópicas, lo que llamamos cirugías o tratamientos endoscópicos restrictivos, el paciente podrá perder peso si conseguimos que esta cavidad estomacal sea más estrechita, que no tenga tanta capacidad para admitir comida.
A la vez, sabemos que el tamaño del estómago está relacionado con las hormonas implicadas en la alimentación.
Un estómago “chiquitito” reducirá, por tanto, la sensación del apetito; lo que ayudará a cumplir el objetivo de perder peso a l@s pacientes que reciban algún tipo de tratamiento restrictivo.

Doctor Marín, ¿en qué consisten la cirugía bariátrica y la técnica endoscópica?
Lo cierto es que no hay una única cirugía bariátrica. Se pueden ofrecer diferentes procedimientos para reducir el volumen del estómago.
L@s cirujan@s, en función del exceso de peso y posibles enfermedades que padezca el paciente, podrán colocar cintas o bandas gástricas con forma de anillo en la parte superior del estómago o cortar una porción del estómago para luego empalmarla directamente con el intestino delgado.
La comida no realiza su recorrido habitual por el tubo digestivo, sino que la cirugía minimiza la capacidad de absorción del estómago; el alimento se dirige al intestino mediante un baipás. Los nutrientes se saltan así una gran porción anatómica del estómago.
Desde el punto de vista endoscópico, esta modificación se visualiza claramente, ya que el estómago y las conexiones entre los órganos han cambiado significativamente.
En una endoscopia, el estómago no aparece con su forma normal de “bolsa” grande. En lugar de eso, se observa una pequeña bolsa gástrica (el reservorio gástrico), que es la parte del estómago que queda tras la cirugía.
Esta bolsa es mucho más pequeña que el estómago original y tiene una capacidad más limitada para contener alimentos.
Al avanzar con el endoscopio se visualiza que esta pequeña bolsa está conectada directamente al intestino delgado, saltándose la mayor parte del estómago original y una porción del intestino, característico del baipás gástrico.

La banda gástrica, si está presente, puede verse como un anillo alrededor de la zona media del remanente gástrico, marcando un punto de estrechamiento. Este anillo o banda es visible como una estructura circular.
A continuación, el endoscopio se desliza hacia el área de la anastomosis (conexión quirúrgica entre el reservorio gástrico y el intestino delgado): suele aparecer como una unión más estrecha en comparación con la anatomía gástrica original y se observa la transición entre ambas mucosas digestivas.
Pueden verse, en ocasiones, algunas grapas quirúrgicas en la zona. Es fundamental examinar este sitio cuidadosamente para detectar cualquier complicación, como úlceras, estenosis o fugas.
La medicina especializa en el aparato digestivo también dispone de tratamientos restrictivos vía endoscópica: balón intragástrico, la gastroplastia o plicatura gástrica y el método POSE, con el que se realizan doce pliegues gástricos suturados con el fin de reducir el tamaño del estómago.

Lesiones en el estómago: pólipos de glándulas fúndicas, pólipos hiperplásicos, erosiones, úlceras, gastritis atrófica y metaplasia intestinal (precancerosa)
Los pólipos de glándulas fúndicas son lesiones benignas que se originan en las glándulas del cuerpo del estómago y el fundus, la región ubicada en la parte superior del órgano.
Estos pólipos están compuestos por tejido glandular gástrico normal y no se asocian con un riesgo significativo de cáncer gástrico.
Son bastante comunes, especialmente en personas que toman inhibidores de la bomba de protones (IBP) a largo plazo, medicamentos utilizados para reducir la acidez gástrica.
De hecho, retirar los IBP puede llevar a la regresión o desaparición de los pólipos de glándulas fúndicas.
Estos pólipos también pueden aparecer en el contexto de ciertas enfermedades hereditarias, como el síndrome de poliposis adenomatosa familiar (PAF). Pueden desarrollar displasia y tienen potencial para malignizar.

Durante una endoscopia, los pólipos de glándulas fúndicas se visualizan como pequeñas protrusiones redondeadas que sobresalen de la mucosa del estómago.
Tienen una superficie regular y suelen ser de color rosado o translúcido, similar al tejido circundante, lo que indica que están recubiertos por mucosa gástrica normal. Los vasos de su superficie son periféricos y relativamente rectilíneos.
En la mayoría de los casos, estos pólipos son pequeños, midiendo entre unos pocos milímetros hasta un centímetro de diámetro. Pueden aparecer como lesiones solitarias o múltiples, distribuidas en el área del fondo gástrico.
Las lesiones no hereditarias que aparecen de forma esporádica no requieren seguimiento ni es preciso biopsiarlas, dado que su aspecto es muy característico, salvo que muestren rasgos sospechosos por su tamaño o se observen erosiones.

Pólipos gástricos hiperplásicos en el tubo digestivo
Estos pólipos se desarrollan como una respuesta exagerada de la mucosa gástrica ante lesiones inflamatorias, como las causadas por la gastritis crónica o la infección por Helicobacter pylori.
Generalmente, se desarrollan en el antro del estómago, que es la parte más baja, cerca del píloro. Aunque los pólipos hiperplásicos son benignos en la mayoría de los casos, un pequeño porcentaje puede desarrollar displasia, lo que implica un riesgo de progresión hacia un cáncer gástrico.
La mayoría de los pólipos hiperplásicos son asintomáticos y se descubren incidentalmente durante una endoscopia.
En el caso de este pólipo hiperplásico en el antro, que prolapsa hacia el píloro, se visualiza un pedículo que traccionamos hacia la cámara gástrica. Esta lesión puede moverse a través del píloro, lo que se conoce como prolapso.
Este prolapso puede obstruir parcialmente el paso hacia el duodeno, provocando síntomas como sensación de plenitud, malestar abdominal o incluso episodios de vómitos en casos más graves.
El pólipo suele tener una apariencia rojiza, debido a la hiperplasia de la mucosa, y puede moverse ligeramente con el peristaltismo (contracciones del estómago), lo que es característico de los pólipos prolapsados. También es frecuente que desarrollen erosiones o úlceras en su cabeza.
En cuanto al tratamiento, no todos los pólipos hiperplásicos requieren intervención.
Si el pólipo es pequeño, el manejo puede ser conservador, con la erradicación de Helicobacter pylori.
Sin embargo, si el pólipo mide más de un centímetro y tiene zonas sospechosas de displasia o causa síntomas obstructivos o anemia, puede ser necesaria su resección endoscópica.
Esto se hace frecuentemente mediante polipectomía, un procedimiento relativamente sencillo en el que se extirpa el pólipo para aliviar los síntomas y prevenir cualquier posible complicación futura, como la displasia o el riesgo de sangrado.

Erosiones gástricas en el tubo digestivo
Una erosión en el antro gástrico es una lesión superficial de la mucosa del estómago que no llega a penetrar profundamente en las capas del tejido gástrico, a diferencia de una úlcera.
Estas erosiones suelen ser causadas por agresiones directas a la mucosa gástrica, como el uso prolongado de antiinflamatorios no esteroides (AINEs), el consumo excesivo de alcohol, infecciones por Helicobacter pylori, o incluso el estrés.
A menudo, son pequeñas y múltiples, y pueden estar asociadas con gastritis, que es la inflamación generalizada de la mucosa del estómago.
Desde el punto de vista endoscópico, una erosión en el antro gástrico se observa como una lesión superficial, plana, levemente elevada o ligeramente deprimida, de forma mínimamente irregular, que afecta a una porción de la mucosa del antro.
La mucosa alrededor de la erosión puede verse inflamada o enrojecida (eritematosa), lo que indica la presencia de gastritis subyacente. Las erosiones pueden aparecer aisladas o en grupos y, dependiendo de su extensión, pueden cubrir áreas más o menos amplias del antro gástrico.
En muchos casos, se pueden observar puntos o manchas de hematina adherida sobre las erosiones.
La hematina es un producto resultante de la degradación de la sangre por el ácido clorhídrico del estómago cuando se produce un pequeño sangrado en la mucosa gástrica.
Estos puntos de color oscuro, casi negro, indican que ha habido un sangrado reciente que ha cesado, pero que la sangre ha sido digerida parcialmente por los jugos gástricos.
La presencia de hematina es un signo de una erosión activa o recientemente sangrante, lo que puede ser indicativo de un proceso inflamatorio continuo o de una irritación crónica de la mucosa.

Úlceras gástricas pépticas en el tubo digestivo
Una úlcera gástrica péptica es una lesión en la mucosa del estómago que ocurre cuando el revestimiento protector se daña, permitiendo que los ácidos gástricos ataquen capas más profundas de la pared gástrica.
Puede provocar síntomas como dolor en la parte superior del abdomen, que suele empeorar al comer, así como náuseas, vómitos o pérdida de apetito.
Las principales causas de las úlceras gástricas son la infección por la bacteria Helicobacter pylori y el uso de antiinflamatorios no esteroides (AINEs), como el ibuprofeno o la aspirina. Ambas situaciones debilitan la barrera mucosa protectora del estómago, favoreciendo la aparición de úlceras.
Durante una endoscopia, la úlcera gástrica péptica se visualiza como una lesión deprimida o excavada en la mucosa gástrica. Suele traccionar de los pliegues gástricos hacia sí misma.
El fondo de la úlcera, en este caso, está cubierto por una capa blanquecina, conocida como fibrina, que es un signo de que nuestro está intentando cicatrizar la lesión.
Esta fibrina es un material compuesto de proteínas que se deposita en la base de la úlcera para proteger el tejido dañado y promover su reparación.
Los bordes de la úlcera suelen ser elevados e irregulares, y la mucosa circundante puede verse inflamada o enrojecida debido a la irritación continua por los ácidos del estómago.
En casos más graves, las úlceras pueden sangrar, lo que se visualiza como áreas de sangrado activo o coágulos.
Es muy importante revisar la cicatrización de las úlceras gástricas tras el tratamiento, en especial porque su origen puede ser maligno.
En un control endoscópico se detectarían esa falta de cicatrización y las características más típicas de un origen tumoral (pliegues alrededor de la úlcera interrumpidos o fusionados, forma muy irregular o cambios sugestivos de metaplasia o displasia periféricos mediatne imagen con magnificación).

Gastritis atrófica y metaplasia intestinal en el tubo digestivo
La gastritis atrófica es una forma avanzada de inflamación crónica del estómago: las glándulas de la mucosa gástrica se pierden progresivamente, dando lugar a un adelgazamiento del revestimiento del estómago y a una reducción de su capacidad funcional.
Este tipo de gastritis se asocia a menudo con infecciones prolongadas por Helicobacter pylori (afecta inicialmente al antro y luego va ascendiendo) o con enfermedades autoinmunes (sobre todo a la mucosa gástrica de la parte alta del estómago).
Con el tiempo, la gastritis atrófica puede predisponer al desarrollo de cambios precancerosos, como la metaplasia intestinal, donde las células gástricas normales se reemplazan por células similares a las del intestino.
Durante una endoscopia, la gastritis atrófica en el antro se visualiza como pálida y aplanada, en comparación con la mucosa normal, que es más rosada y algo más gruesa.
Además, es común encontrar erosiones superficiales, que son áreas de daño localizado en la mucosa. Estas erosiones se ven como zonas deprimidas o ligeramente excavadas, rodeadas de mucosa inflamada.
A menudo, estas áreas erosionadas pueden sangrar de forma leve, y, si ha habido sangrado reciente, pueden observarse puntos oscuros de hematina, lo que indica la presencia de sangrado superficial.

Para identificar la metaplasia intestinal se puede utilizar cromoendoscopia y magnificación, que son técnicas de imagen mejorada que permiten visualizar mejor los cambios en la mucosa.
En esta técnica, las áreas de metaplasia intestinal aparecen con un patrón de mucosa más vellosa y gris-azulada, con una arquitectura glandular similar a la del intestino, en lugar de la estructura normal del estómago.

La anatomía del duodeno y sus posibles patologías
El duodeno es la primera porción del intestino delgado y comienza justo después del estómago, en el píloro.
Anatómicamente, tiene una forma de “C”. En la endoscopia alta se revisa la primera porción o bulbo, la segunda porción y nos asomamos a la tercera. El gastroscopia logra, como mucho, analizar esta tercera porcion duodenal.
Al visualizar el bulbo duodenal se observa una cavidad amplia, cubierta por una mucosa lisa, sin pliegues marcados. Esta región se conecta directamente con el píloro, la válvula que regula el paso del contenido gástrico al intestino delgado.
La segunda porción tiene un patrón de pliegues circulares, que ayudan en la absorción de nutrientes. La apariencia es suave y ordenada, sin irregularidades ni lesiones visibles.

En esta zona se puede ver también la papila de Vater. Se trata de una pequeña protuberancia donde desembocan el conducto biliar común y el conducto pancreático, permitiendo la liberación de bilis y jugos pancreáticos al intestino para ayudar en la digestión.
Tiene un orificio central (a veces dos, uno para cada conducto) a través del cual drenan los jugos biliares y pancreáticos.

Lesiones en el duodeno: atrofia de las vellosidades, duodenitis erosiva y divertículo duodenal
Cuando se produce una atrofia intensa de las vellosidades duodenales, las pequeñas proyecciones en forma de dedos que recubren la superficie del duodeno, conocidas como vellosidades, se aplanan o desaparecen.
Estas vellosidades juegan un papel crucial en la absorción de nutrientes, por lo que su atrofia puede llevar a una malabsorción de alimentos y a síntomas como diarrea crónica, pérdida de peso, y deficiencias nutricionales.

Las causas más comunes de esta atrofia incluyen la enfermedad celíaca, infecciones intestinales como la giardiasis (parásito unicelular), y algunas enfermedades autoinmunes como la enteropatía autoinmune o la IDCV.
Incluso puede aparecer con la ingesta de algunos fármacos, como el antihipertensivo olmesartán.
En una endoscopia, la atrofia intensa de las vellosidades duodenales se manifiesta con una pérdida del aspecto normal de la mucosa.
En un duodeno sano la mucosa tiene un patrón característico de vellosidades prominentes que le dan una textura rugosa o aterciopelada. En la atrofia vellositaria este patrón desaparece y la mucosa se ve plana o con aspecto de pliegues cortados.

Duodenitis erosiva en el tubo digestivo
La duodenitis erosiva es una inflamación de la mucosa del duodeno que se caracteriza por la presencia de enrojecimiento focal con o sin erosiones superficiales en la mucosa de esta parte del intestino.
Puede causar dolor abdominal, náuseas y, en casos más importantes, sangrado digestivo.
Las causas más comunes de la duodenitis erosiva, como sucede en la gastritis aguda, incluyen el uso prolongado de antiinflamatorios no esteroides (AINEs) o la infección por Helicobacter pylori.
En una endoscopia, la duodenitis erosiva se visualiza como áreas de erosión superficial dispersas a lo largo de la mucosa duodenal, especialmente en el bulbo duodenal (la primera porción del duodeno, justo después del estómago).
Estas erosiones pueden aparecer como pequeñas lesiones deprimidas, rodeadas de mucosa inflamada o enrojecida, lo que indica la inflamación activa.
Algunas de estas erosiones pueden estar cubiertas por una capa blanquecina de fibrina o rodeadas por zonas de sangrado leve.

Divertículos duodenales en el tubo digestivo
Un divertículo duodenal es una protrusión en forma de saco que se forma en la pared del duodeno y se debe a que la capa muscular del duodeno se hace más débil. Se cree que se forman debido a un aumento crónico en la presión dentro de la luz del intestino.
Los divertículos duodenales son más comunes en personas mayores y suelen ser asintomáticos.
Durante una endoscopia de visión lateral, la imagen de un divertículo duodenal con una papila intradiverticular aparece como un saco con bordes suaves y en cuyo fondo o en uno de sus laterales, puede visualizarse la papila de Vater.
La papila puede parecer algo desplazada en relación con su posición normal, y en algunos casos puede ser más difícil de acceder y visualizar con claridad debido a su localización dentro del divertículo.
Los divertículos cercanos a la papila de Vater pueden causar problemas en el sistema biliar, como la dilatación del conducto biliar y episodios de ictericia (color amarillento de la piel y los ojos).
Algunos estudios han demostrado que estos divertículos están asociados con un mayor riesgo de dilatación del conducto biliar y la formación de cálculos biliares.

Por ejemplo, se ha descubierto que las personas con estos divertículos tienen más del doble de probabilidades de tener el conducto biliar dilatado o cálculos en dicho conducto en comparación con aquellas sin divertículos.
Más aún, estos divertículos pueden causar obstrucción biliar de varias maneras.
Tanto al comprimir mecánicamente el conducto biliar como al afectar el funcionamiento del músculo de la papila (esfínter de Oddi), lo que dificulta el flujo de bilis y favorece la formación de cálculos biliares y la inflamación de las vías biliares (colangitis).
Tanto estos divertículos como los que se localizan en otras zonas de duodeno pueden provocar otras complicaciones. Aunque son muy infrecuentes, pueden darse perforaciones, sangrado y sobrecrecimiento bacteriano del intestino delgado.

En el próximo videoblog de Aparato Digestivo continuaremos con nuestro viaje al interior del tubo digestivo de la mano experta del Dr. José Carlos Marín Gabriel, quien nos mostrará mediante un endoscopio las características anatómicas principales del intestino grueso o colon y dos partes del intestino delgado, el íleon y el yeyuno, además de las lesiones más frecuentes y dañinas para el ser humano.
Primera parte del Viaje Endoscópico por el Tubo Digestivo: boca y esófago.
La entrada Viaje endoscópico al tubo digestivo: estómago y duodeno se publicó primero en EFE Salud.
Ciencia y Salud
¿Podrá la IA predecir brotes psicóticos? Este proyecto quiere colocar la tecnología en el día a día del psicólogo

La Inteligencia Artificial (IA) está cambiando la manera de trabajar en el ámbito clínico, y obviamente, también, en el campo de la psicología. ¿Podrá ser una herramienta para anticipar problemas de salud mental como brotes psicóticos? El proyecto “Psicología que transforma” pretende responder desde la evidencia científica a las oportunidades y desafíos que presenta la rapidísima evolución de las nuevas tecnologías.
El Colegio Oficial de Psicología de Madrid acogió esta semana la presentación de una iniciativa que se ha propuesto convertir la evolución científica y tecnológica en práctica diaria de los y las profesionales. A partir de la consideración de que existe una brecha entre los avances y la realidad rutinaria de la sociedad, cuatro especialistas analizarán otros tantos ámbitos para ayudar al sector, a la administración y a la ciudadanía.
El impacto de la IA en la salud mental, la resolución de conflictos en una sociedad cada vez más polarizada, el desmontaje de prejuicios sobre la discapacidad y las consecuencias que situaciones de desigualdad provocan en las mujeres serán los territorios que examinará este nuevo proyecto. Lucía Halty, Noelía Morán, Paula Pérez y María Fe Rodríguez, respectivamente, serán las profesionales que pilotarán dichos análisis.
La IA: influencia negativa… Y positiva
La doctora en psicología Lucía Halty, durante la presentación del proyecto, destacó la rapidez con la que avanza la tecnología, en el campo clínico en concreto y en el campo psicológico aún más en concreto. «Nos ha pasado por encima tres o cuatro veces», afirmó al tiempo que destacaba: «El cambio, a nuestra profesión, está afectando muchísimo».
A su juicio, la psicología ha de tomar la delantera. Es posible porque «el año pasado, los tres primeros usos mundiales de ChatGPT estaban relacionados con contenido psicológico», sostuvo. Consecuencia, según su criterio: «Ya se está generando suficiente evidencia científica como para poder liderar ese cambio».
Aunque «la tecnología no es inocua», añadió Halty, y genera una vertiente negativa, como precisamente el uso de herramientas de IA como consultorios emocionales, también genera otra positiva.

«Como toda moneda, tiene su reverso. Y entonces lo digital también tiene un impacto positivo que puede influir mucho en nuestra salud mental; hay mucha investigación que ya está relacionando cómo poder predecir que alguien vaya a tener un brote psicótico con un tiempo de antelación, con lo que implica eso en la labor asistencial. Eso hay que valorarlo», profundizó.
Halty, que dirige la cátedra de innovación y salud mental digital en la Universidad Pontificia de Comillas, subrayó la importancia de forjar “alianzas con otros actores”, mirar más allá de la psicología y establecer acuerdos con legisladores, tecnólogos e ingenieros que crean estas aplicaciones para trabajar conjuntamente y tomar decisiones basadas en evidencia.
Por ello, “es fundamental que los profesionales dejemos de ver la tecnología como miedo”, aseguró.
Riesgos y oportunidades
El proyecto presenta un “marco dual”, donde se analiza tanto el impacto negativo como el positivo de la Inteligencia Artificial, sus riesgos y sus oportunidades.
- Riesgos: desinformación, dependencia digital, brecha digital, uso de herramientas no válidas, sustitución de la interacción humana…
- Oportunidades: mejora en el acceso a los recursos, optimización de tiempos, personalización de intervenciones, detección precoz…
La decana del Colegio de Psicología de Madrid, Timanfaya Hernández, en el acto, recalcó la necesidad de que psicología, ciencia y tecnología vayan de la mano. «Unidad entre lo académico y lo profesional, entre administración pública, colegios profesionales, sociedades, cuerpos de seguridad», describió.
La entrada ¿Podrá la IA predecir brotes psicóticos? Este proyecto quiere colocar la tecnología en el día a día del psicólogo se publicó primero en EFE Salud.
Ciencia y Salud
Los tóxicos que nos ponemos encima: los disruptores endocrinos también pueden estar en la ropa
La ropa que nos ponemos puede tener sustancias que perjudican nuestra salud y si bien no es la principal fuente de exposición a tóxicos con los que convivimos día a día, están ahí. Para minimizar los riesgos con ciertos materiales y tintes, los expertos insisten en la necesidad de lavar la ropa nueva antes de estrenarla.
Ftalatos, perfluoroalquiladas y polifluoroalquiladas (PFAS) o metales pesados, como el cromo, son algunas de las sustancias que se pueden encontrar en determinadas prendas de ropa, que a largo plazo pueden dañar la salud por la alteración del sistema endocrino y generar patologías de riñón, tiroides y hasta tumores.
Los daños a la salud
La investigadora del IS Global Nuria Güil explica a EFE Salud que los PFAS son una familia de más de 10.000 compuestos que se caracterizan por tener una cadena de carbón que les hacen ser impermeables. Se utilizan mucho en «una cantidad infinita» de materiales que, en el caso de la ropa, incluyen los abrigos que repelen el agua, pero también la ropa de deporte.
También los «tejidos mágicos» que no se manchan suelen llevar componentes perfluorados.
«Se acumulan en sangre y en algunos órganos durante muchos años. Algunos pueden estar hasta 20 años. Se unen en la sangre a la albúmina y van transportando las sustancias por nuestro cuerpo, tienden acumularse, sobre todo en el hígado, riñones y tiroides», afirma Güil.

Y se han asociado a algunas patologías como el hipertiroidismo o el hipotiroidismo porque penetran en los mecanismos biológicos de la regulación de las hormonas.
«También con ciertos tipos de cánceres, y son compuestos que, por ejemplo, durante el embarazo cruzan la placenta y digamos que ya en la vida fetal hay una exposición y puede alterar la programación fetal. Se ha relacionado mucho con el bajo peso al nacer en los en los recién nacidos», explica la investigadora del ISGlobal.
Y hay estudios que relacionan estos químicos con una peor repuesta del sistema inmunitario, al reducir la eficacia de las vacunas, pero también con enfermedades relacionadas con el hígado graso, con una subida del colesterol y de la presión arterial.
Es cierto que, aclara la investigadora, la ropa no es la principal y más grave exposición que hay a tóxicos, sino es a través de los alimentos y del aire que respiramos. También por el contacto dérmico, pero no es lo mismo una crema con disruptores endocrinos que una chaqueta que los contenga, por ejemplo.
La infancia, la más vulnerable
Los niños son la población más vulnerable, advierte Güil.
En el mismo sentido se pronuncia, en conversación con EFE Salud, la profesora de Investigación Ad Honorem del Instituto de Salud Carlos III, Argelia Castaño, quien cita un estudio de la Universidad de Granada sobre tóxicos en ropa de bebé, en concreto, los calcetines, que contienen restos de bisfenol-A y parabenos.
Ambos productos son tóxicos y alteran la actividad hormonal provocando graves enfermedades tanto en etapa infantil como en adultos.
En concreto, el estudio comprobó la presencia del componente plástico bisfenol-A y de parabenos, concentraciones que en las prendas más baratas eran de un máximo de 3.736 nanogramos de bisfenol-A por gramo de calcetín, una cantidad casi 25 veces superior a la encontrada en el resto.

Los parabenos se encontraron en la totalidad de los calcetines estudiados, pero en concentraciones medias inferiores al bisfenol-A.
Este alto contenido en tóxicos han provocado que los calcetines tengan hormona femenina y antagonicen con las masculinas.
Recordaba el estudio que el espectro de enfermedades asociadas a la exposición a disruptores endocrinos es amplio: déficit de atención e hiperactividad, alteraciones genitourinarias, desarrollo sexual secundario prematuro y obesidad en los niños; mientras que en los adultos desde hipotiroidismo, a infertilidad, diabetes y cáncer.
Más estudios
Por otra parte, Greenpeace publicó el pasado mes de noviembre un informe sobre un gigante asiático de venta por internet en el que analizó en un laboratorio independiente 56 prendas de ropa de ocho países.
Siete chaquetas contenían niveles de PFAS en una concentración que superaba en hasta 3.300 veces el valor permitido de estos químicos, potencialmente cancerígenos y dañinos para la salud. Catorce productos superaban los límites para ftalatos -que pueden afectar la fertilidad y el desarrollo de los niños-, seis de estos multiplicándolos por cien o más.
Castaño afirma que hay muchos productos que contienen una mezcla de sustancias que puede ser que de forma individual sean inocuas porque se usan por debajo de las dosis máximas pero que junto a otras sean tóxicas.
«La comunidad científica está alertando de que las evaluaciones de riesgo no se pueden hacer con los productos individuales, sino que se tienen que hacer con la mezcla de productos, que es lo que más asemeja a la realidad del consumidor», subraya la profesora del ISCIII.
Posibles soluciones
Güil además resalta que es cierto que en la UE hay regulaciones más estrictas que en el resto el mundo y que uno de los problemas son las mercancías que vienen de otros mercados no tan regulados, al igual que pasa con los alimentos y los pesticidas.
A su juicio, es necesario mejorar el etiquetado y fomentar alternativas sin químicos peligrosos. Por parte de los consumidores, «sin caer en alarmismos» pueden reducir la exposición a este tipo de tóxicos en la ropa y ser conscientes de la situación.

Y por encima de todo hace hincapié en que se lave la ropa antes de estrenarla porque con ese gesto ya se reduce más de la mitad del riesgo al eliminar parte de estos contaminantes.
En el mismo sentido se pronuncia la profesora del ISCIII: «Si tuviera que aconsejar algo a los ciudadanos que utilizan este tipo de tejidos es que cuando compren ropa, independientemente de donde provenga, que la laven antes de utilizarla, es una precaución básica que hay que tener».
Cuanto más naturales, mejor
Pero también que traten de comprar ropa de materiales cuanto más naturales mejor porque se reducen las probabilidades de que hayan pasado por tratamientos que puedan resultar tóxicos.
«Un algodón orgánico o las lanas naturales, obviamente, tienen muchas menos probabilidades de tener residuos de tratamientos tóxicos», abunda Castaño.
No obstante, matiza, no quiere decir que los productos artesanales tengan siempre la garantía de que son inocuos, sobre todo por los tintes que puedan usar.
«Hay tintes que parecen tan estupendos porque son muy naturales, pero que realmente ni tienen los controles de seguimiento ni de calidad que tienen todos los productos que se comercializan en la UE, que cuentan con unos niveles de seguridad bastante estrictos en lo que se refiere a la comercialización», añade.
La entrada Los tóxicos que nos ponemos encima: los disruptores endocrinos también pueden estar en la ropa se publicó primero en EFE Salud.
Ciencia y Salud
Ana Soteras, Berta Pinillos y María Abad, premiadas por el especial de EFE Salud ‘Cáncer de mama en mujer joven’

Las periodistas de la Agencia EFE Ana Soteras, Berta Pinillos y María Abad han sido galardonadas por la Real Academia Nacional de Medicina de España (RANME) por el especial multimedia de EFE Salud dedicado al cáncer de mama en la mujer joven.
Con motivo del Día Mundial contra el Cáncer de Mama, cada 19 de octubre, el medio especializado en salud de EFE lanzó un trabajo en distintos formatos con los objetivos de visibilizar la incidencia de este tipo de cáncer en mujeres jóvenes y poner el foco sobre los avances científico-médicos que se están dando en el campo de la oncología.
Patrocinado por Roche, el especial multimedia de EFE Salud se propuso transmitir un mensaje de confianza en la ciencia y en los/las profesionales médicos, pero también de esperanza.
Acompañamiento y superación
El testimonio de una superviviente de cáncer de mama, Teresa Tamarit, representa esa esperanza. Y la realidad de la paciente, porque afrontar el cáncer de mama es transitar por un camino difícil. Recibió el diagnóstico con 27 años, fue operada y padeció recaídas, pero también ha sido madre y actualmente trabaja. Está actualmente dada de alta.
“Yo, lo que he aprendido con el cáncer, es que los días son los que suman; no pienso en el futuro, lo que vivo en el día es lo que me voy a llevar, y al día siguiente doy las gracias de nuevo porque puedo tener otro día para seguir disfrutando y viviendo y estar con mi familia, con mis amigos”, asegura en la entrevista que le hizo Berta Pinillos.

Como el tránsito por el cáncer es difícil, entre otros aspectos por las consecuencias psicológicas o emocionales, EFE Salud entrevistó también para el especial a la psicooncóloga de la Clínica Universidad de Navarra (CUN) María Die Trill.
Gracias a su testimonio, pudimos rescatar los miedos de las mujeres jóvenes durante y después del proceso oncológico. Por ejemplo, el miedo a perder a la pareja o a que se tuerza la vida laboral. O a no poder tener hijos.
“Muchas no han tenido hijos y han pospuesto la maternidad por cuestiones profesionales o personales y el hecho de no saber si van a poder tener hijos, evidentemente, les va a afectar emocionalmente”, asegura en la conversación con Berta Pinillos.
Panorama «optimista»
Ana Soteras entrevistó a las oncólogas médicas María José Echarri González, responsable de la Unidad de Cáncer de Mama y Ginecológico del Servicio de Oncología del Hospital Severo Ochoa de Leganés (Madrid), y Elena López Miranda, de la Sección de Cáncer de Mama y Tumores Ginecológicos del Servicio de Oncología del Hospital Universitario Ramón y Cajal de Madrid.
Las explicaciones de Echarri subrayan la agresividad del cáncer de mama en mujeres jóvenes. Diversos estudios, de hecho, constatan el aumento de la incidencia, lo que se asocia a modos de vida actuales o a la convivencia con disruptores hormonales presentes en productos de uso cotidiano.
“Hay pocos registros a nivel español sobre la incidencia en cáncer de mama en mujer joven. Pero vemos en nuestro hospital que los nuevos casos en este grupo se han incrementado en un 0,4 % al año”, remarca.
Echarri también especifica factores de riesgo, efectos secundarios o qué pasa si aparece el cáncer de mama durante el embarazo.
López Miranda, por su parte, dio una mirada optimista sobre la evolución científico-médica. El panorama es “esperanzador”, dice en la entrevista, debido a los avances en terapias y en diagnósticos. “La mayoría de las mujeres se curan”, enfatiza. No obstante, el principal reto sigue residiendo en el abordaje de las recaídas.
Afirma, además, que el cáncer de mama en las mujeres jóvenes es más complicado por ser más frecuentes subtipos agresivos como el el HER2 positivo y el triple negativo.
Amplia difusión en redes sociales
La identidad visual del especial, así como la planificación audiovisual, es obra de María Abad. El especial de EFE Salud se publicó en la web el 17 de octubre, pero también en la de la Agencia EFE.
Desde el momento de su lanzamiento, y durante todo el 19 de octubre, el Día Mundial contra el Cáncer de Mama, las cuentas en redes sociales de la Agencia divulgaron el contenido sin perder de vista los objetivos con los que nació, se desarrolló y publicó el especial.
La RANME ha galardonado este trabajo con uno de sus premios anuales, tal y como ha anunciado la entidad. Premios con los que pretende «reconocer públicamente la labor, la entrega, el trabajo y la trayectoria de los profesionales de la medicina española, así como de aquellos que se dedican a darle visibilidad».
Será durante el acto de inauguración del curso académico, el próximo 13 de enero, cuando la RANME entregue los premios, clasificados en 12 distinciones. Investigación médica, labor docente, ejercicio de medicina general y de familia e información, comunicación y difusión de la salud son algunas de las categorías.
EFE Salud ha sido premiada en ésta última, un galardón que compartirá con la doctora Mónica Lalanda Sanmiguel.
La entrada Ana Soteras, Berta Pinillos y María Abad, premiadas por el especial de EFE Salud ‘Cáncer de mama en mujer joven’ se publicó primero en EFE Salud.
-

 Ciencia y Salud2 días
Ciencia y Salud2 díasLa Eurocámara sopesa regular las bebidas energéticas para menores
-

 Mundo Economía2 días
Mundo Economía2 díasRedegal impulsa la transformación en esta nueva era de la IA con una oferta 360 en marketing digital
-

 Mundo Economía2 días
Mundo Economía2 díasLyra: Europa acelera hacia los pagos sin tarjeta y 2026 será el salto definitivo, con España como referente
-

 Newswire2 días
Newswire2 díasDJI redefine la entrega aérea con el DJI FlyCart 100
-
Ciencia y Salud3 días
La advertencia sobre la IA de uno de los neurocientíficos más prestigiosos del mundo
-

 Newswire2 días
Newswire2 díasMitrade, el bróker de CFD, cierra 2025 con una nueva licencia, un mayor acceso al mercado y un récord de 16 premios, en medio de un crecimiento del 20 % en su base de usuarios
-

 RSE1 día
RSE1 díaLa UE enfrenta el reto de mantener estable el sistema eléctrico en un contexto de creciente protagonismo de las renovables
-

 Newswire2 días
Newswire2 díasBingX concluye su participación en Blockchain Conference Brasil 2025 y reafirma su compromiso con la educación, la innovación y el crecimiento de Web3 en LATAM











